Architektura danych w systemie medycznym stanowi fundament współczesnej opieki zdrowotnej. Solidny diagram relacji encji (ERD) zapewnia, że informacje o pacjentach przepływają bezpiecznie, precyzyjnie i efektywnie między działami. Podczas projektowania schematu bazy danych medycznej precyzja nie jest jedynie preferencją techniczną, lecz koniecznością kliniczną. Błędy w modelowaniu danych mogą prowadzić do poważnych błędów diagnostycznych, rozbieżności w rozliczeniach lub naruszeń zasad zgodności. Niniejszy przewodnik szczegółowo opisuje wymagania strukturalne budowy odpornego modelu danych medycznych, skupiając się na integralności, bezpieczeństwie i zgodności z przepisami regulacyjnymi.
Tworzenie bazy danych medycznych obejmuje znacznie więcej niż proste przechowywanie imion i dat. Wymaga głębokiego zrozumienia przepływów klinicznych, obowiązków prawnych oraz złożonych relacji między dostawcami usług, leczeniami i historią pacjentów. Niniejszy kompleksowy przegląd analizuje kluczowe elementy projektowania ERD w systemach medycznych, zapewniając, że infrastruktura danych wspiera zarówno potrzeby operacyjne, jak i bezpieczeństwo pacjentów.
🔍 Podstawy modelowania danych medycznych
Zanim narysujemy jedną linię lub zdefiniujemy relację, należy zrozumieć charakter danych przechowywanych. Dane medyczne są wyjątkowe ze względu na ich wrażliwość oraz surowe przepisy regulujące ich wykorzystanie. W przeciwieństwie do baz danych e-commerce lub mediów społecznościowych, diagram ERD w systemie medycznym musi stawiać na prywatność danych i możliwość audytu, a nie tylko na szybkość transakcji.
Kluczowe cechy danych medycznych obejmują:
- Wysoka wrażliwość:Informacje często zawierają chronione dane medyczne (PHI), które wymagają szyfrowania i ściślego kontroli dostępu.
- Złożone relacje:Jeden pacjent może mieć wielu dostawców usług, wiele leczeń i kilka planów ubezpieczeniowych przez całe życie.
- Zmienność czasowa:Stan pacjenta się zmienia. Dane historyczne muszą być zachowane bez zanieczyszczenia aktualnych rekordów.
- Ograniczenia regulacyjne:Modele muszą zapewniać zgodność z przepisami, takimi jak HIPAA w Stanach Zjednoczonych lub GDPR w Europie.
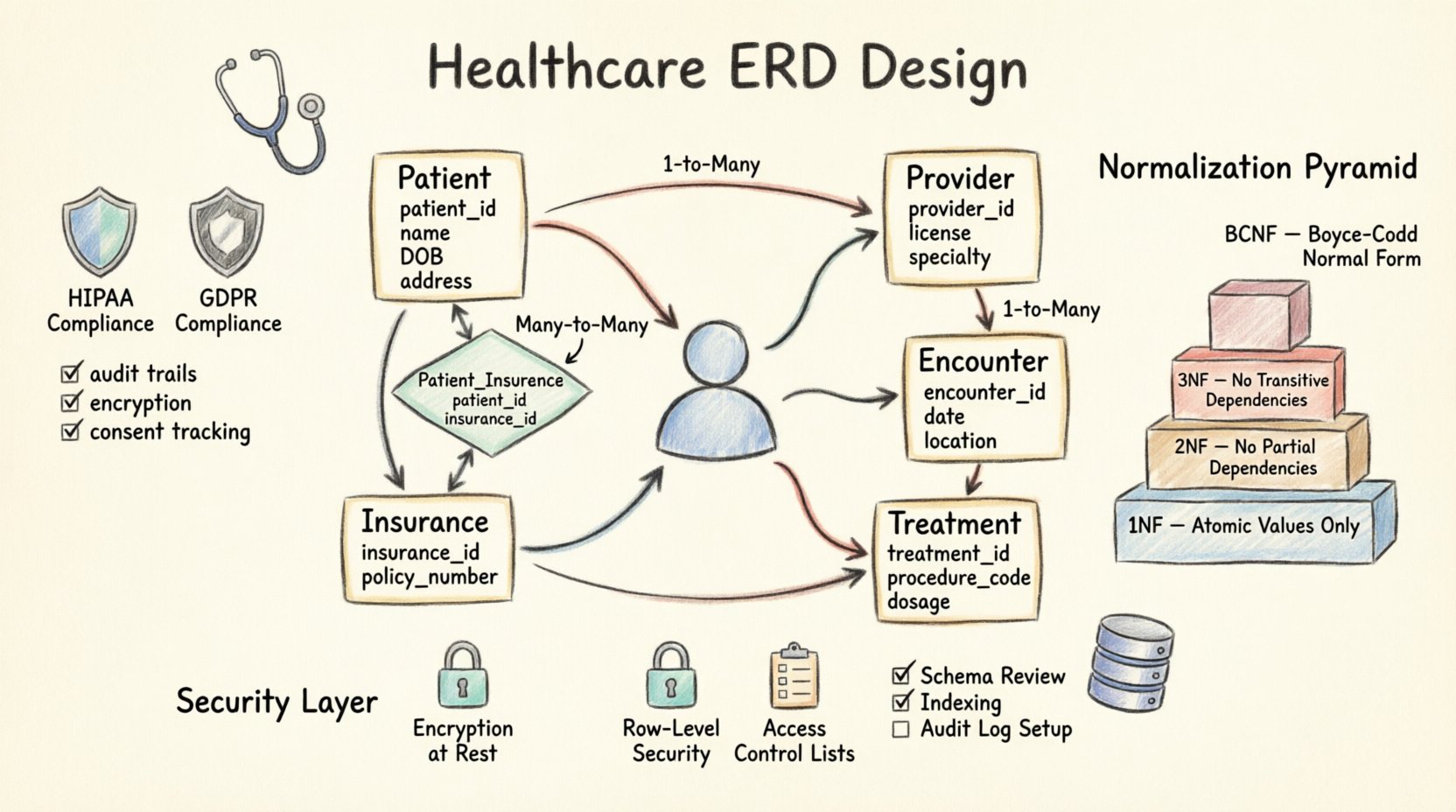
🧩 Podstawowe encje i atrybuty
Serce każdego diagramu ERD w systemie medycznym to jego encje. Odpowiadają one rzeczywistym lub abstrakcyjnym obiektom w systemie. Poniżej znajduje się analiza podstawowych encji wymaganych w standardowym systemie zarządzania pacjentami.
| Nazwa encji | Klucz główny | Kluczowe atrybuty | Kwestia zgodności |
|---|---|---|---|
| Pacjent | patient_id | imie_i_nazwisko, data_urodzenia, adres, płeć, kontakt_emergencyjny | Ochrona danych osobowych (PII), zarządzanie zgody |
| Dostawca | provider_id | numer_licencji, specjalizacja, informacje_kontaktowe, NPI | Weryfikacja uprawnień, dzienniki audytu |
| Wizyta | encounter_id | data, czas, lokalizacja, typ, powód wizyty | Zegarowanie czasu, dzienniki dostępu |
| Leczenie | id_leczenia | kod_procedury, dawka, data_rozpoczęcia, data_zakończenia | Precyzja, historia leków |
| Ubezpieczenie | id_ubezpieczenia | nazwa_dostawcy, numer_polisy, rodzaj_ubezpieczenia | Prywatność finansowa, dokładność rozliczeń |
1. Encja Pacjent
Jest to centralny punkt oparcia bazy danych. Każda inna encja zwykle odnosi się do rekordu pacjenta. id_pacjenta powinno być kluczem zastępczym (dowolnym unikalnym identyfikatorem), a nie bezpośrednim użyciem numerów ubezpieczenia społecznego lub identyfikatorów zdrowotnych narodowych. Ta praktyka minimalizuje ryzyko ujawnienia danych osobowych (PII) w przypadku wycieku schematu.
Atrybuty w tej encji muszą być kategoryzowane. Dane demograficzne (imię, adres) to dane osobowe (PII). Dane kliniczne (diagnozy, wyniki badań) to dane medyczne (PHI). Choć oba typy są wrażliwe, zasady dostępu mogą się nieco różnić. Na przykład personel administracyjny może potrzebować danych demograficznych, ale nie notatek klinicznych.
2. Encja Dostawca
Dostawcy obejmują lekarzy, pielęgniarki i specjalistów. Każdy dostawca potrzebuje unikalnego identyfikatora, aby zapewnić odpowiedzialność. Schemat powinien łączyć dostawców z ich specjalizacjami i kwalifikacjami. Pozwala to na filtrowanie i raportowanie jakości opieki według działu lub indywidualnego lekarza.
3. Encja Spotkanie
Spotkanie reprezentuje konkretną interakcję między pacjentem a systemem opieki zdrowotnej. Jest to most między pacjentem a leczeniem. Jeden pacjent może mieć setki spotkań w ciągu życia. Ta encja powinna przechowywać kontekst wizyty, takie jak odwiedzony dział i główny powód wizyty.
🔗 Relacje i liczność
Określanie, jak encje się łączą, jest najważniejszym krokiem w projektowaniu ERD. Niepoprawna liczność może prowadzić do nadmiarowości danych lub zaniedbanych rekordów. W medycynie relacje są często wiele-do-wielu, co wymaga tabel pośrednich do ich rozwiązania.
Relacje jeden-do-wielu
Najczęstszy wzorzec to jeden pacjent mający wiele spotkań. Jest to standardowa relacja jeden-do-wielu. Tabela spotkanie zawiera klucz obcy odnoszący się do pacjent tabela. Zapewnia to, że jeśli rekord pacjenta zostanie zarchiwizowany, historyczne spotkania pozostaną powiązane.
Relacje wiele-do-wielu
Rozważ dostawcę, który leczy wielu pacjentów, oraz pacjenta, który odwiedza wielu dostawców. Jest to relacja wiele-do-wielu. Bezpośrednie łączenie tych tabel spowodowałoby niejasność. Zamiast tego należy użyć tabeli pośredniej (często nazwanejprzypisanie_dostawcy_pacjenta) jest wymagane. Tabela ta łączy dwa klucze główne i może przechowywać dodatkowe atrybuty, takie jak data utworzenia relacji lub rola dostawcy (np. lekarz pierwszego kontaktu w porównaniu do specjalisty).
Integralność referencyjna
Integralność referencyjna zapewnia, że relacje pozostają ważne. Jeśli dostawca opuszcza organizację, jego rekordy nie powinny być natychmiast usuwane. Zamiast tego powinien być używany flaga stanu (np. is_active) powinien być używany. Zapewnia to zachowanie danych historycznych w celach audytu i celów prawnych, nie łamąc przy tym połączenia w tabeli spotkań.
- Usuwanie kaskadowe: Ogólnie nie zalecane dla podstawowych encji takich jak
PacjentlubDostawca. - Miękkie usuwanie: Preferowane. Oznaczaj rekordy jako nieaktywne, ale zachowuj dane.
- Obsługa wartości NULL: Upewnij się, że klucze obce nie mogą być puste, chyba że relacja jest naprawdę opcjonalna.
🛡️ Zgodność z przepisami i standardami regulacyjnymi
Projektowanie bazy danych bez uwzględnienia zgodności to ryzyko. ERD musi być zaprojektowany tak, aby wspierał ramy prawne regulujące dane medyczne. Oznacza to konkretne wybory projektowe wspierające audyt, zarządzanie zgody i minimalizację danych.
HIPAA i bezpieczeństwo danych
W Stanach Zjednoczonych, Prawo o Przenoszeniu i Odpowiedzialności w zakresie Ubezpieczenia Zdrowotnego (HIPAA) stanowi standard. Choć sam ERD nie implementuje bezpieczeństwa, musi wspierać mechanizmy wymagane do zgodności.
- Ślady audytu: Schemat powinien wspierać dedykowaną tabelę dziennika audytu. Tabela ta zapisuje, kto uzyskał dostęp do jakich danych i kiedy. Jest powiązana z tabelami pacjenta lub dostawcy za pomocą kluczy obcych.
- Klasyfikacja danych: Kolumny zawierające dane osobowe (PHI) powinny być jasno nazwane i oddzielone od ogólnych danych administracyjnych, aby ułatwić strategie szyfrowania skierowane na konkretne elementy.
- Śledzenie zgody: Zawiera tabelę do zarządzania zgody pacjenta. Powiązuje pacjenta z konkretnymi uprawnieniami, takimi jak udostępnianie danych specjalistom lub wykorzystywanie danych do badań.
RODO i suwerenność danych
Jeśli system obsługuje pacjentów europejskich, stosuje się Ogólny rozporządzenie o ochronie danych (RODO). Wymaga to projektu wspierającego „Prawo do zapomnienia”, jednocześnie utrzymując potrzebę medyczną.
- Logika usuwania: Model musi rozróżniać między natychmiastowym usunięciem a anonimizacją. Rekordy medyczne często wymagają zachowania przez określony czas (np. 10 lat), nawet po żądaniu usunięcia przez pacjenta.
- Przenoszenie danych: Schemat powinien umożliwiać łatwe wyodrębnienie wszystkich danych związanych z konkretnym identyfikatorem pacjenta w celu spełnienia żądań eksportu.
🔐 Wdrożenie zabezpieczeń w schemacie
Zabezpieczenia to nie tylko dodatek; to element strukturalny. Schemat bazy danych określa sposób kontroli dostępu.
Szyfrowanie w spoczynku i w tranzycji
Choć ERD definiuje tabele, wpływa on na miejsce stosowania szyfrowania. Bardzo poufne kolumny, takie jak numery ubezpieczenia społecznego lub kody diagnoz, powinny być oznaczone do szyfrowania. W fazie projektowania zaznacz, które pola wymagają tej obróbki, aby upewnić się, że silnik bazy danych obsługuje szyfrowanie na poziomie kolumn.
Zabezpieczenia na poziomie wierszy
Nie wszyscy użytkownicy powinni widzieć wszystkie wiersze. Administrator szpitala musi widzieć dane rozliczeniowe wszystkich pacjentów, ale pielęgniarka powinna widzieć tylko zapisy przypisanych pacjentów. ERD powinien wspierać tabelę przypisania użytkowników, która łączy użytkowników z konkretnymi grupami pacjentów lub działami. Pozwala to warstwie aplikacji efektywnie filtrować zapytania.
Listy kontroli dostępu
Zdefiniuj role w projekcie schematu. Zamiast twierdzo zapisywać uprawnienia, utwórzRole encję i tabelę pośredniąUżytkownik_Rola pośrednią. Pozwala to na dynamiczne aktualizacje uprawnień bez modyfikacji głównych tabel danych medycznych.
📉 Strategie normalizacji
Normalizacja zmniejsza nadmiarowość i poprawia integralność danych. W medycynie celem jest zazwyczaj trzecia postać normalna (3NF), choć są wyjątki zależne od potrzeb raportowania.
Pierwsza postać normalna (1NF)
Upewnij się, że dane są atomowe. Każde pole w tabeli powinno zawierać jedną wartość. Nie przechowuj wielu diagnoz w jednym polu (np. „Cukrzyca, nadciśnienie”). Zamiast tego utwórz osobnąPacjent_Diagnoza tabelę. Pozwala to na dokładne liczenie i filtrowanie określonych stanów.
Druga postać normalna (2NF)
Upewnij się, że wszystkie atrybuty niekluczowe są całkowicie zależne od klucza głównego. Jeśli masz tabelęDostawca tabelę, upewnij się, że specjalizacja dostawcy nie jest powielana w tabeliWizyta tabeli. Jeśli dostawca zmienia specjalizację, powinna być ona aktualizowana w jednym miejscu.
Trzecia postać normalna (3NF)
Upewnij się, że nie ma zależności przechodnich. JeśliMiasto zależy odKod pocztowy, i KodPocztowy znajduje się w Pacjent tabeli, przenieś Miasto do Lokalizacja tabeli. Zapobiega to niezgodnościom, jeśli nazwa miasta się zmieni lub kod pocztowy zostanie przypisany ponownie.
Denormalizacja dla wydajności
Choć normalizacja jest dobra, systemy medyczne często wymagają złożonych pulpitu raportowania. W takich przypadkach może być konieczna kontrolowana denormalizacja. Na przykład, widok PodsumowaniePacjenta może przechowywać zagrupowane dane w celu przyspieszenia operacji odczytu. Jednak dane te muszą być regularnie przeliczane, aby uniknąć przestarzałych informacji.
📝 Najlepsze praktyki utrzymania i ewolucji
Baza danych medyczna to system żywy. Potrzeby pacjentów się zmieniają, a kody medyczne ewoluują. ERD musi być zaprojektowany tak, aby dopasować się do wzrostu bez konieczności całkowitego przebudowywania.
- Wersjonowanie: Używaj kolumn wersji dla tabel, które śledzą zmiany w czasie. Na przykład, tabela
AdresPacjentapowinna śledzić okres ważności (data_rozpoczęcia, data_zakończenia) zamiast aktualizować wiersz na miejscu. - Standardowe kody: Używaj zewnętrznych standardowych kodów dla procedur medycznych (np. ICD-10, CPT) i leków (np. RxNorm). Nie przechowuj tekstu swobodnego w tych polach. Zapewnia to interoperacyjność z innymi systemami.
- Dokumentacja: Utrzymuj słownik danych. Każde pole powinno mieć jasne opis, typ danych i zasady biznesowe. Jest to kluczowe dla wdrażania nowych programistów i audytorów.
- Strategia archiwizacji: Zaprojektuj strategię przechowywania danych. Stwórz osobne tabele lub partycje dla danych historycznych, które są rzadziej dostępne. Zachowuje to szybkość bazy danych w trybie aktywnym, jednocześnie zabezpieczając zapisy zgodności.
📋 Lista kontrolna projektowania ERD dla systemów medycznych
Zanim zakończysz projektowanie schematu, przejrzyj poniższą listę kontrolną, aby upewnić się, że wszystkie kluczowe aspekty zostały uwzględnione.
- Typy danych: Czy daty są przechowywane jako datetime z uwzględnieniem strefy czasowej?
- Ograniczenia: Czy klucze obce są wymuszane w celu zapobiegania pozostawianiu niepowiązanych rekordów?
- Prywatność: Czy pola PII są oddzielone od notatek klinicznych?
- Audyt: Czy istnieje mechanizm śledzenia każdego wstawienia, aktualizacji i usunięcia?
- Skalowalność: Czy schemat może obsłużyć miliony rekordów pacjentów bez utraty wydajności?
- Współpracowność: Czy schemat obsługuje standardy HL7 lub FHIR do wymiany danych?
🚀 Uwagi dotyczące wdrożenia
Po zakończeniu projektu faza wdrożenia wymaga dokładnej uwagi na indeksowanie i optymalizację zapytań. Aplikacje medyczne są często ciężkie w odczytach (dostawcy wyszukują rekordy), ale ciężkie w zapisie podczas przyjęć i wypisów.
- Strategia indeksowania:Indeksuj klucze obce i kolumny wyszukiwania. Na przykład indeksuj
patient_idw tabeliEncounteraby przyspieszyć czas wyszukiwania. Indeksujlast_nameidobw tabeliPatienttabela do identyfikacji. - Zarządzanie transakcjami: Upewnij się, że krytyczne operacje, takie jak przepisywanie leków, są zawarte w transakcjach. Gwarantuje to, że w przypadku niepowodzenia jednego kroku cała operacja zostanie cofnięta, aby zapobiec częściowemu wprowadzeniu danych.
- Kopia zapasowa i odzyskiwanie: Projekt schematu powinien ułatwiać odzyskiwanie w danym momencie. Rozważ podział tabel według daty, aby uprościć strategie kopii zapasowych danych historycznych.
💡 Podsumowanie kluczowych zasad projektowania
Pomyślny ERD w medycynie równoważy wydajność techniczną z obowiązkami prawno-etycznymi. Poprzez priorytetyzowanie integralności danych, wdrażanie surowych kontroli dostępu i przestrzeganie zasad normalizacji tworzysz fundament wspierający wysoką jakość opieki nad pacjentem.
Pamiętaj, że dane nie są statyczne. Schemat musi ewoluować wraz z praktykami medycznymi. Regularne przeglądy ERD pod kątem obowiązujących przepisów i przepływów klinicznych są niezbędne. Dobrze zaprojektowany model zmniejsza ryzyko błędów, poprawia wydajność systemu i zapewnia, że zaufanie pacjentów jest utrzymywane dzięki rygorystycznej opiece nad danymi.
Skup się na relacjach. Zrozum kontekst kliniczny. Najpierw zaprojektuj zgodność, a potem wydajność. Ten podejście zapewnia system, który nie tylko działa, ale także jest wiarygodny.











