Die Architektur der Daten innerhalb eines Gesundheitssystems ist die Grundlage der modernen medizinischen Versorgung. Ein robustes Entity-Relationship-Diagramm (ERD) stellt sicher, dass Patientendaten sicher, genau und effizient zwischen den Abteilungen fließen. Beim Entwurf einer Gesundheitsdatenbank-Schema ist Präzision keine bloße technische Vorliebe, sondern eine klinische Notwendigkeit. Fehler bei der Datenmodellierung können zu schwerwiegenden Fehldiagnosen, Abrechnungsfehlern oder Compliance-Verstößen führen. Diese Anleitung beschreibt die strukturellen Anforderungen für die Erstellung eines widerstandsfähigen Gesundheitsdatenmodells mit Fokus auf Integrität, Sicherheit und Einhaltung regulatorischer Standards.
Die Erstellung einer medizinischen Datenbank geht über das einfache Speichern von Namen und Daten hinaus. Sie erfordert ein tiefes Verständnis klinischer Abläufe, rechtlicher Verpflichtungen sowie der komplexen Beziehungen zwischen Anbietern, Behandlungen und Patientengeschichten. Diese umfassende Übersicht untersucht die wesentlichen Komponenten des Gesundheits-ERD-Designs und stellt sicher, dass Ihre Dateninfrastruktur sowohl operative Anforderungen als auch die Patientensicherheit unterstützt.
🔍 Grundlagen der medizinischen Datenmodellierung
Bevor eine einzige Linie gezeichnet oder eine Beziehung definiert wird, muss man die Art der gespeicherten Daten verstehen. Gesundheitsdaten unterscheiden sich aufgrund ihrer Sensibilität und der strengen Vorschriften, die ihre Nutzung regeln. Im Gegensatz zu E-Commerce- oder Sozialmedien-Datenbanken muss ein Gesundheits-ERD Datenschutz und Nachvollziehbarkeit gegenüber reiner Transaktionsgeschwindigkeit priorisieren.
Wichtige Merkmale medizinischer Daten sind:
- Hohe Sensibilität:Die Informationen enthalten oft geschützte Gesundheitsinformationen (PHI), die Verschlüsselung und strenge Zugriffssteuerungen erfordern.
- Komplexe Beziehungen:Ein einzelner Patient kann über sein Leben hinweg mehrere Anbieter, mehrere Behandlungen und mehrere Versicherungspläne haben.
- Zeitliche Variabilität:Patientenzustände ändern sich. Historische Daten müssen erhalten bleiben, ohne aktuelle Aufzeichnungen zu beschädigen.
- Regulatorische Beschränkungen:Modelle müssen die Einhaltung von Gesetzen wie der HIPAA in den Vereinigten Staaten oder der GDPR in Europa unterstützen.
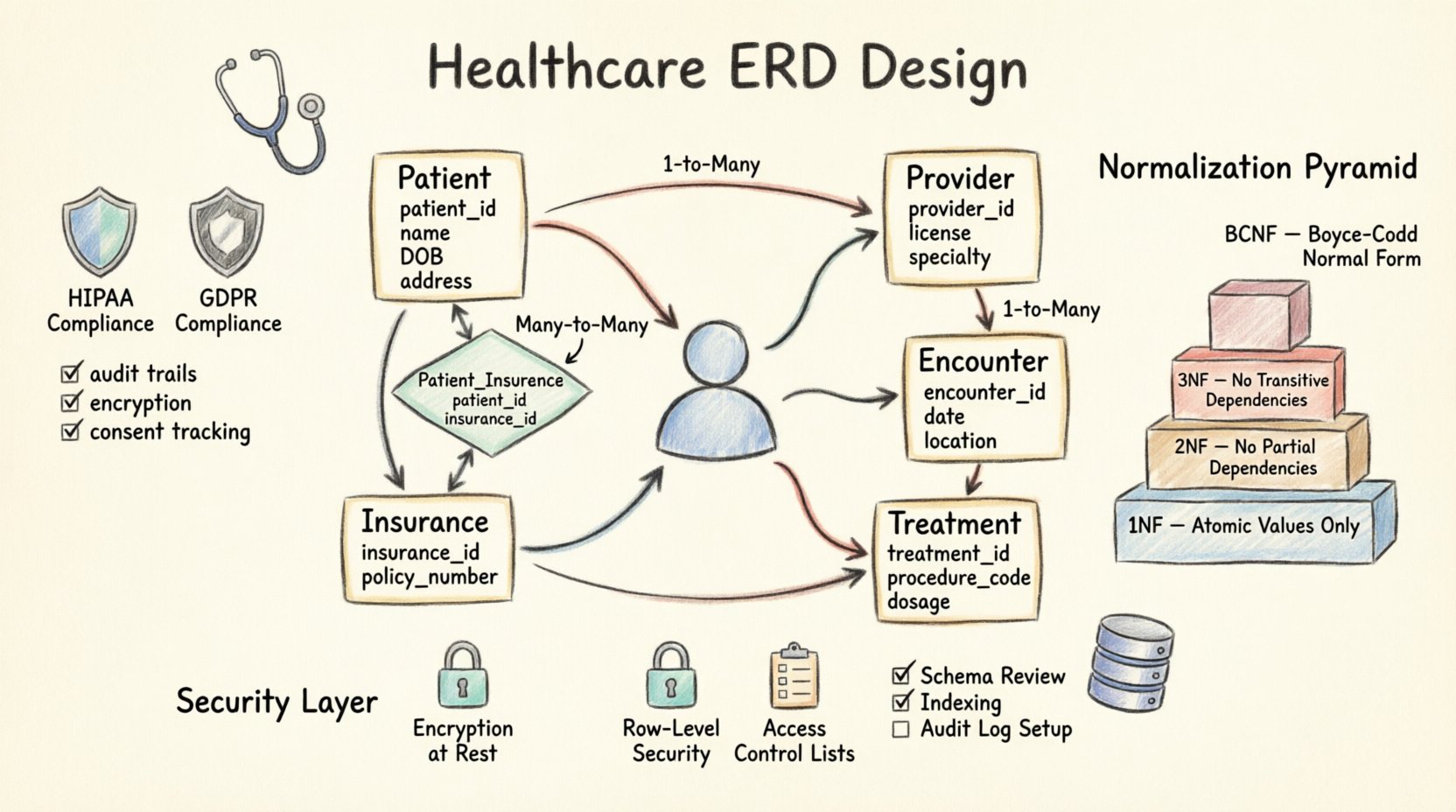
🧩 Kernentitäten und Attribute
Das Herzstück jedes Gesundheits-ERD liegt in seinen Entitäten. Diese repräsentieren die greifbaren oder konzeptionellen Objekte innerhalb des Systems. Nachfolgend finden Sie eine Aufschlüsselung der primären Entitäten, die für ein Standard-Patienten-Management-System erforderlich sind.
| Entitätsname | Primärschlüssel | Wichtige Attribute | Compliance-Betrachtung |
|---|---|---|---|
| Patient | patient_id | vollständiger_name, GEBURTSDATUM, adresse, geschlecht, notfallkontakt | Schutz von PII, Einwilligungsmanagement |
| Anbieter | provider_id | lizenznummer, fachgebiet, kontaktinformationen, NPI | Qualifikationsprüfung, Audit-Protokolle |
| Begegnung | encounter_id | Datum, Uhrzeit, Ort, Art, Grund des Besuchs | Zeitstempel, Zugriffsprotokolle |
| Behandlung | Behandlungs-ID | Verfahrenscode, Dosierung, Startdatum, Enddatum | Genauigkeit, Medikamentenverlauf |
| Versicherung | Versicherungs-ID | Anbietername, Versicherungsnummer, Versicherungstyp | Finanzielle Privatsphäre, Abrechnungsgenauigkeit |
1. Die Patienten-Entität
Dies ist der zentrale Anker der Datenbank. Jede andere Entität bezieht sich typischerweise auf eine Patientenakte. Die Patienten-ID sollte ein Surrogatschlüssel (eine beliebige eindeutige Kennung) sein, anstatt Sozialversicherungsnummern oder nationale Gesundheits-IDs direkt zu verwenden. Diese Praxis minimiert das Risiko einer PII-Exposition im Falle eines Schema-Lecks.
Attribute innerhalb dieser Entität müssen kategorisiert werden. Demografische Daten (Name, Adresse) sind PII. Klinische Daten (Diagnosen, Laborergebnisse) sind PHI. Obwohl beide sensibel sind, können die Zugriffsregeln leicht unterschiedlich sein. Zum Beispiel benötigen Verwaltungsmitarbeiter möglicherweise demografische Daten, aber keine klinischen Notizen.
2. Die Anbieter-Entität
Anbieter umfassen Ärzte, Pflegekräfte und Spezialisten. Jeder Anbieter benötigt eine eindeutige Kennung, um Verantwortlichkeit herzustellen. Das Schema sollte Anbieter mit ihren Spezialisierungen und Qualifikationen verknüpfen. Dadurch ist eine Filterung und Berichterstattung über die Versorgungsqualität nach Abteilung oder einzelnen Fachkräften möglich.
3. Die Begegnungs-Entität
Eine Begegnung stellt eine spezifische Interaktion zwischen einem Patienten und dem Gesundheitssystem dar. Sie ist die Brücke zwischen dem Patienten und der Behandlung. Ein einzelner Patient kann über sein Leben hinweg Hunderte von Begegnungen haben. Diese Entität sollte den Kontext des Besuchs speichern, beispielsweise die besuchte Abteilung und die Hauptbeschwerde.
🔗 Beziehungen und Kardinalität
Die Festlegung, wie Entitäten miteinander verbunden sind, ist der entscheidende Schritt bei der ERD-Entwicklung. Falsche Kardinalität kann zu Datenredundanz oder verwaisten Datensätzen führen. Im Gesundheitswesen sind Beziehungen oft viele-zu-viele und erfordern Zwischentabellen zur Lösung.
Ein-zu-Viele-Beziehungen
Das häufigste Muster ist, dass ein Patient viele Begegnungen hat. Dies ist eine Standard-Ein-zu-Viele-Beziehung. Die BegegnungTabelle enthält einen Fremdschlüssel, der auf die PatientTabelle verweist. Dadurch wird sichergestellt, dass, falls eine Patientenakte archiviert wird, die historischen Begegnungen weiterhin verknüpft bleiben.
Viele-zu-Viele-Beziehungen
Betrachten Sie einen Anbieter, der viele Patienten behandelt, und einen Patienten, der viele Anbieter aufsucht. Dies ist eine Viele-zu-Viele-Beziehung. Die direkte Verknüpfung dieser Tabellen würde Unsicherheit erzeugen. Stattdessen wird eine Zwischentabelle (häufig benannt als Anbieter_Patient_Zuordnung) ist erforderlich. Diese Tabelle verknüpft die beiden Primärschlüssel und kann zusätzliche Attribute speichern, wie beispielsweise das Datum, an dem die Beziehung hergestellt wurde, oder die Rolle des Anbieters (z. B. Hausarzt im Vergleich zu Spezialist).
Referenzielle Integrität
Die referenzielle Integrität stellt sicher, dass Beziehungen gültig bleiben. Wenn ein Anbieter die Organisation verlässt, sollten deren Aufzeichnungen nicht sofort gelöscht werden. Stattdessen sollte ein Status-Flag (z. B. ist_aktiv) verwendet werden. Dadurch wird historische Daten für Audits und rechtliche Zwecke erhalten, ohne die Verknüpfung in der Begegnungstabelle zu unterbrechen.
- Kaskadenlöschungen: Im Allgemeinen wird dies für zentrale Entitäten wie
PatientoderAnbieter. - Weiche Löschungen: Bevorzugt. Markiere Aufzeichnungen als inaktiv, behalte aber die Daten bei.
- Umgang mit Nullwerten: Stelle sicher, dass Fremdschlüssel nicht null sein dürfen, es sei denn, die Beziehung ist wirklich optional.
🛡️ Compliance und regulatorische Standards
Die Gestaltung einer Datenbank ohne Rücksicht auf Compliance ist eine Gefahr. Das ERD muss so gestaltet werden, dass es die rechtlichen Rahmenbedingungen für Gesundheitsdaten unterstützt. Dazu gehören spezifische Gestaltungsoptionen, die Audits, die Verwaltung von Einwilligungen und die Datensparsamkeit erleichtern.
HIPAA und Datensicherheit
In den Vereinigten Staaten legt das Health Insurance Portability and Accountability Act (HIPAA) den Standard fest. Obwohl das ERD selbst keine Sicherheit implementiert, muss es die Mechanismen unterstützen, die für die Einhaltung der Vorschriften erforderlich sind.
- Audit-Protokolle: Das Schema sollte eine spezielle Tabelle für Audit-Protokolle unterstützen. Diese Tabelle protokolliert, wer auf welche Daten zugegriffen hat und wann. Sie ist über Fremdschlüssel mit den Patienten- oder Anbieter-Tabellen verknüpft.
- Datenklassifizierung: Spalten, die PHI enthalten, sollten eindeutig benannt und von allgemeinen Verwaltungsdaten getrennt sein, um gezielte Verschlüsselungsstrategien zu ermöglichen.
- Verwaltung von Einwilligungen: Enthält eine Tabelle zur Verwaltung der Einwilligung des Patienten. Diese verknüpft einen Patienten mit bestimmten Berechtigungen, wie beispielsweise die Weitergabe von Daten an einen Spezialisten oder die Nutzung der Daten für Forschungszwecke.
DSGVO und Datensouveränität
Wenn das System europäische Patienten betreut, gilt die Allgemeine Datenschutzverordnung (DSGVO). Dies erfordert eine Gestaltung, die das „Recht auf Vergessenwerden“ unterstützt, während die medizinische Notwendigkeit gewahrt bleibt.
- Löschlogik: Das Modell muss zwischen sofortiger Löschung und Anonymisierung unterscheiden. Medizinische Aufzeichnungen müssen oft für bestimmte Zeiträume (z. B. 10 Jahre) aufbewahrt werden, selbst wenn ein Patient eine Löschung beantragt.
- Datenportabilität: Das Schema sollte eine einfache Extraktion aller Daten ermöglichen, die mit einer bestimmten Patienten-ID verbunden sind, um Exportanfragen zu erfüllen.
🔐 Sicherheitsimplementierung im Schema
Sicherheit ist nicht nur eine Zusatzfunktion; sie ist ein struktureller Bestandteil. Das Datenbankschema bestimmt, wie der Zugriff kontrolliert wird.
Verschlüsselung im Ruhezustand und während der Übertragung
Während das ERD Tabellen definiert, beeinflusst es, wo Verschlüsselung angewendet wird. Hochsensible Spalten, wie Sozialversicherungsnummern oder Diagnosecodes, sollten als zur Verschlüsselung vorgesehen gekennzeichnet werden. In der Entwurfsphase sollte notiert werden, welche Felder dieser Behandlung bedürfen, um sicherzustellen, dass die Datenbankengine die Verschlüsselung auf Spaltenebene unterstützt.
Sicherheit auf Zeilenebene
Nicht alle Benutzer sollten alle Zeilen sehen. Ein Krankenhausadministrator muss die Abrechnungsdaten aller Patienten sehen, aber eine Pflegekraft benötigt nur die Aufzeichnungen für zugewiesene Patienten. Das ERD sollte eine Benutzerzuordnungstabelle unterstützen, die Benutzer mit bestimmten Patientengruppen oder Abteilungen verknüpft. Dadurch kann die Anwendungsschicht Abfragen effizient filtern.
Zugriffssteuerungslisten
Definieren Sie Rollen im Schema-Entwurf. Statt Berechtigungen fest einzubauen, erstellen Sie eine Rollen Entität und eine Benutzer_Rolle Verknüpfungstabelle. Dadurch können Berechtigungen dynamisch aktualisiert werden, ohne die zentralen medizinischen Datentabellen zu verändern.
📉 Normalisierungsstrategien
Die Normalisierung reduziert Redundanz und verbessert die Datenintegrität. In der Gesundheitsbranche ist die dritte Normalform (3NF) im Allgemeinen das Ziel, es gibt jedoch Ausnahmen, die auf Berichterstattungsanforderungen basieren.
Erste Normalform (1NF)
Stellen Sie die Atomsicherheit sicher. Jede Zelle in der Tabelle sollte einen einzelnen Wert enthalten. Speichern Sie keine mehrfachen Diagnosen in einer Spalte (z. B. „Diabetes, Hypertonie“). Erstellen Sie stattdessen eine separate Patient_Diagnose Tabelle. Dadurch ist eine genaue Zählung und Filterung spezifischer Zustände möglich.
Zweite Normalform (2NF)
Stellen Sie sicher, dass alle nichtschlüsselbasierten Attribute vollständig vom Primärschlüssel abhängen. Wenn Sie eine Anbieter Tabelle haben, stellen Sie sicher, dass die Spezialisierung des Anbieters nicht in der Begegnung Tabelle dupliziert wird. Wenn ein Anbieter seine Spezialisierung ändert, sollte dies an einer einzigen Stelle aktualisiert werden.
Dritte Normalform (3NF)
Stellen Sie sicher, dass keine transitiven Abhängigkeiten bestehen. Wenn Stadt von Postleitzahl, und PLZ befindet sich in der Patient Tabelle, verschiebe Stadt in eine Standort Tabelle. Dies verhindert Inkonsistenzen, wenn ein Stadtnamen geändert wird oder eine PLZ neu zugewiesen wird.
Denormalisierung zur Leistungssteigerung
Während Normalisierung gut ist, erfordern Gesundheitssysteme oft komplexe Berichts-Dashboards. In solchen Fällen kann eine kontrollierte Denormalisierung notwendig sein. Zum Beispiel könnte eine Patienten_ZusammenfassungAnsicht aggregierte Daten speichern, um Lesevorgänge zu beschleunigen. Diese Daten müssen jedoch regelmäßig neu berechnet werden, um veraltete Informationen zu vermeiden.
📝 Best Practices für Wartung und Evolution
Eine Gesundheitsdatenbank ist ein lebendiges System. Die Bedürfnisse der Patienten ändern sich, und medizinische Codes entwickeln sich weiter. Das ERD muss so gestaltet sein, dass Wachstum berücksichtigt werden kann, ohne eine vollständige Neugestaltung erforderlich zu machen.
- Versionsverwaltung: Verwende Versionsspalten für Tabellen, die Änderungen über die Zeit verfolgen. Zum Beispiel sollte eine
Patienten_AdresseTabelle die Gültigkeitsdauer (Startdatum, Enddatum) verfolgen, anstatt die Zeile direkt zu aktualisieren. - Standardisierte Codes: Verwende externe Standardcodes für medizinische Eingriffe (z. B. ICD-10, CPT) und Medikamente (z. B. RxNorm). Speichere keine freien Texte für diese Felder. Dadurch wird die Interoperabilität mit anderen Systemen gewährleistet.
- Dokumentation: Pflege ein Datenwörterbuch. Jede Spalte sollte eine klare Beschreibung, Datentyp und Geschäftsregel haben. Dies ist entscheidend für die Einarbeitung neuer Entwickler und Prüfer.
- Archivierungsstrategie: Plane die Datenhaltung. Gestalte separate Tabellen oder Partitionen für historische Daten, die seltener abgerufen werden. Dadurch bleibt die aktive Datenbank schnell, während Compliance-Dokumente erhalten bleiben.
📋 Prüfliste für die Gestaltung von ERDs im Gesundheitswesen
Bevor du das Schema endgültig festlegst, überprüfe die folgende Prüfliste, um sicherzustellen, dass alle kritischen Aspekte abgedeckt sind.
- Datentypen:Werden Daten als datetime mit Zeitzone-Berücksichtigung gespeichert?
- Beschränkungen: Werden Fremdschlüssel durchgesetzt, um verwaiste Datensätze zu verhindern?
- Datenschutz:Sind PII-Felder von klinischen Notizen getrennt?
- Auditierung:Gibt es eine Möglichkeit, jedes Einfügen, Aktualisieren und Löschen zu verfolgen?
- Skalierbarkeit:Kann das Schema Millionen von Patientenakten verarbeiten, ohne dass die Leistung leidet?
- Interoperabilität:Unterstützt das Schema HL7- oder FHIR-Standards für den Datenaustausch?
🚀 Umsetzungsaspekte
Sobald das Design abgeschlossen ist, erfordert die Umsetzungsphase sorgfältige Aufmerksamkeit für Indizierung und Abfrageoptimierung. Gesundheitsanwendungen sind oft leseschwer (Anbieter suchen nach Aufzeichnungen), aber beim Ein- und Aussteigen schreibintensiv.
- Indizierungsstrategie:Indizieren Sie Fremdschlüssel und Suchspalten. Zum Beispiel indizieren Sie die
patient_idin derEncounterTabelle, um die Suchzeiten zu beschleunigen. Indizieren Sie dielast_nameunddobin derPatientTabelle zur Identifizierung. - Transaktionsverwaltung:Stellen Sie sicher, dass kritische Operationen, wie die Verschreibung von Medikamenten, in Transaktionen eingebettet sind. Dadurch wird sichergestellt, dass bei einem Fehler in einem Schritt die gesamte Aktion rückgängig gemacht wird, um eine unvollständige Dateneingabe zu verhindern.
- Sicherung und Wiederherstellung:Das Schema sollte die Wiederherstellung zu einem bestimmten Zeitpunkt ermöglichen. Berücksichtigen Sie die Aufteilung von Tabellen nach Datum, um die Sicherungsstrategien für historische Daten zu vereinfachen.
💡 Zusammenfassung der wichtigsten Gestaltungsprinzipien
Ein erfolgreiches Gesundheits-ERD balanciert technische Effizienz mit rechtlichen und ethischen Verpflichtungen. Durch die Priorisierung der Datenintegrität, die Implementierung strenger Zugriffssteuerungen und die Einhaltung der Normalisierungsregeln schaffen Sie eine Grundlage für eine hochwertige Patientenversorgung.
Denken Sie daran, dass Daten nicht statisch sind. Das Schema muss sich zusammen mit medizinischen Praktiken weiterentwickeln. Regelmäßige Überprüfungen des ERD im Hinblick auf aktuelle Vorschriften und klinische Abläufe sind unerlässlich. Ein gut gestaltetes Modell verringert das Risiko von Fehlern, verbessert die Systemleistung und stellt sicher, dass das Vertrauen der Patienten durch strenge Datenverwaltung erhalten bleibt.
Achten Sie auf die Beziehungen. Verstehen Sie den klinischen Kontext. Bauen Sie zunächst für die Einhaltung der Vorschriften und danach für die Leistungsfähigkeit. Dieser Ansatz stellt sicher, dass ein System nicht nur funktional, sondern auch vertrauenswürdig ist.











