La arquitectura de los datos dentro de un sistema de salud es la columna vertebral de la atención médica moderna. Un diagrama de relaciones de entidades (ERD) robusto garantiza que la información del paciente fluya de forma segura, precisa y eficiente entre los departamentos. Al diseñar un esquema de base de datos para salud, la precisión no es simplemente una preferencia técnica; es una necesidad clínica. Los errores en el modelado de datos pueden provocar diagnósticos erróneos críticos, discrepancias en facturación o violaciones de cumplimiento. Esta guía detalla los requisitos estructurales para construir un modelo de datos de salud resistente, centrándose en la integridad, la seguridad y el cumplimiento de las normas regulatorias.
Crear una base de datos médica implica más que simplemente almacenar nombres y fechas. Requiere una comprensión profunda de los flujos clínicos, las obligaciones legales y las relaciones complejas entre proveedores, tratamientos e historiales de pacientes. Esta visión general completa explora los componentes esenciales del diseño de ERD para salud, asegurando que su infraestructura de datos respalde tanto las necesidades operativas como la seguridad del paciente.
🔍 Fundamentos de la modelización de datos médicos
Antes de trazar una sola línea o definir una relación, se debe comprender la naturaleza de los datos que se almacenan. Los datos de salud son distintos debido a su sensibilidad y a las estrictas regulaciones que rigen su uso. A diferencia de las bases de datos de comercio electrónico o redes sociales, un ERD para salud debe priorizar la privacidad de los datos y la trazabilidad sobre la velocidad pura de las transacciones.
Las características clave de los datos médicos incluyen:
- Alta sensibilidad:La información incluye a menudo información de salud protegida (PHI), que requiere cifrado y controles de acceso estrictos.
- Relaciones complejas:Un paciente puede tener múltiples proveedores, múltiples tratamientos y múltiples planes de seguros a lo largo de su vida.
- Variabilidad temporal:Las condiciones del paciente cambian. Los datos históricos deben conservarse sin corromper los registros actuales.
- Restricciones regulatorias:Los modelos deben respaldar el cumplimiento de leyes como HIPAA en Estados Unidos o el GDPR en Europa.
🧩 Entidades y atributos principales
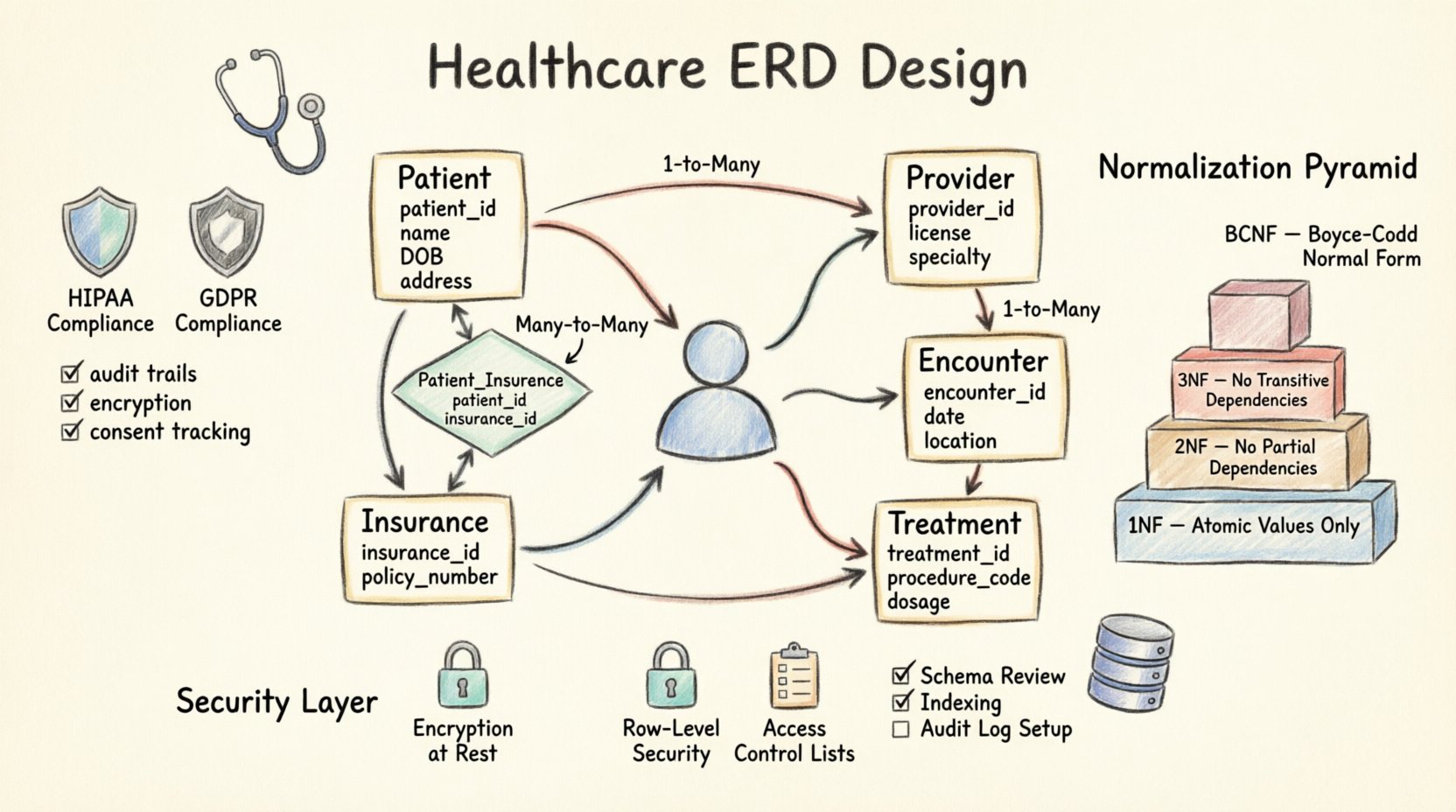
El corazón de cualquier ERD para salud radica en sus entidades. Estas representan los objetos tangibles o conceptuales dentro del sistema. A continuación se presenta un desglose de las entidades principales necesarias para un sistema estándar de gestión de pacientes.
| Nombre de la entidad | Clave principal | Atributos clave | Consideración de cumplimiento |
|---|---|---|---|
| Paciente | patient_id | full_name, DOB, address, gender, emergency_contact | Protección de PII, gestión de consentimientos |
| Proveedor | provider_id | license_number, specialty, contact_info, NPI | Verificación de credenciales, registros de auditoría |
| Encuentro | encounter_id | fecha, hora, ubicación, tipo, motivo de la visita | Marcado de tiempo, registros de acceso |
| Tratamiento | id_tratamiento | código_procedimiento, dosis, fecha_inicio, fecha_fin | Precisión, historial de medicamentos |
| Seguro | id_seguro | nombre_del_proveedor, número_de_póliza, tipo_de_cobertura | Privacidad financiera, precisión en facturación |
1. La entidad del paciente
Esta es el punto central de la base de datos. Cada una de las demás entidades normalmente se relaciona con un registro de paciente. El id_pacientedebería ser una clave artificial (un identificador único arbitrario) en lugar de utilizar directamente números de Seguro Social o identificadores nacionales de salud. Esta práctica minimiza el riesgo de exposición de información personal identificable en caso de filtración del esquema.
Los atributos dentro de esta entidad deben categorizarse. Los datos demográficos (nombre, dirección) son información personal identificable (PII). Los datos clínicos (diagnósticos, resultados de laboratorio) son información médica protegida (PHI). Aunque ambos son sensibles, las reglas de acceso pueden diferir ligeramente. Por ejemplo, el personal administrativo puede necesitar datos demográficos pero no notas clínicas.
2. La entidad del proveedor
Los proveedores incluyen médicos, enfermeras y especialistas. Cada proveedor necesita un identificador único para establecer responsabilidad. El esquema debe vincular a los proveedores con sus especialidades y credenciales. Esto permite filtrar y reportar sobre la calidad de la atención por departamento o por profesional individual.
3. La entidad de encuentro
Un encuentro representa una interacción específica entre un paciente y el sistema de salud. Es el puente entre el paciente y el tratamiento. Un paciente puede tener cientos de encuentros a lo largo de su vida. Esta entidad debe almacenar el contexto de la visita, como el departamento visitado y la queja principal.
🔗 Relaciones y cardinalidad
Definir cómo se conectan las entidades es el paso más crítico en el diseño de un diagrama de entidad-relación (ERD). Una cardinalidad incorrecta puede provocar redundancia de datos o registros huérfanos. En el sector de la salud, las relaciones suelen ser de muchos a muchos, lo que requiere tablas de unión para resolverlas.
Relaciones uno a muchos
El patrón más común es que un paciente tenga muchos encuentros. Esta es una relación uno a muchos estándar. La encuentrotabla contiene una clave foránea que hace referencia a la pacientetabla. Esto garantiza que si un registro de paciente se archiva, los encuentros históricos permanecen vinculados.
Relaciones muchos a muchos
Considere un proveedor que trata a muchos pacientes, y un paciente que consulta a muchos proveedores. Esta es una relación muchos a muchos. Vincular directamente estas tablas crearía ambigüedad. En su lugar, se utiliza una tabla de unión (a menudo denominada asignacion_proveedor_paciente) es obligatorio. Esta tabla vincula las dos claves primarias y puede almacenar atributos adicionales, como la fecha en que se estableció la relación o el rol del proveedor (por ejemplo, Médico de Atención Primaria frente a Especialista).
Integridad referencial
La integridad referencial garantiza que las relaciones permanezcan válidas. Si un proveedor abandona la organización, sus registros no deben eliminarse de inmediato. En su lugar, se debe utilizar una bandera de estado (por ejemplo, es_activo) debe utilizarse. Esto preserva los datos históricos para fines de auditoría y legales sin romper el enlace en la tabla de encuentros.
- Eliminaciones en cascada: Generalmente desaconsejado para entidades principales como
PacienteoProveedor. - Eliminaciones suaves: Preferido. Marcar los registros como inactivos pero conservar los datos.
- Manejo de nulos: Asegúrese de que las claves foráneas no puedan ser nulas a menos que la relación sea verdaderamente opcional.
🛡️ Cumplimiento y estándares regulatorios
Diseñar una base de datos sin tener en cuenta el cumplimiento es una responsabilidad. El diagrama ER debe construirse para respaldar los marcos legales que regulan los datos de salud. Esto implica decisiones de diseño específicas que facilitan la auditoría, la gestión del consentimiento y la minimización de datos.
HIPAA y seguridad de los datos
En Estados Unidos, la Ley de Portabilidad e Información sobre Seguros de Salud (HIPAA) establece el estándar. Aunque el diagrama ER en sí no implementa la seguridad, debe respaldar los mecanismos necesarios para el cumplimiento.
- Registros de auditoría: El esquema debe admitir una tabla dedicada de registro de auditoría. Esta tabla registra quién accedió a qué datos y cuándo. Está vinculada a las tablas de paciente o proveedor mediante claves foráneas.
- Clasificación de datos: Las columnas que contienen PHI deben nombrarse claramente y separarse de los datos administrativos generales para facilitar estrategias de cifrado específicas.
- Seguimiento del consentimiento: Incluya una tabla para gestionar el consentimiento del paciente. Esta vincula a un paciente con permisos específicos, como compartir datos con un especialista o utilizar datos para investigación.
GDPR y soberanía de datos
Si el sistema atiende a pacientes europeos, se aplica el Reglamento General de Protección de Datos (GDPR). Esto requiere un diseño que respalde el «Derecho al olvido» manteniendo la necesidad médica.
- Lógica de eliminación: El modelo debe distinguir entre la eliminación inmediata y la anonimización. Los registros médicos a menudo requieren retención durante períodos específicos (por ejemplo, 10 años), incluso después de que un paciente solicite su eliminación.
- Portabilidad de datos: El esquema debe permitir la extracción fácil de todos los datos asociados con un ID de paciente específico para cumplir con las solicitudes de exportación.
🔐 Implementación de seguridad en el esquema
La seguridad no es solo un complemento; es un elemento estructural. El esquema de la base de datos determina cómo se controla el acceso.
Cifrado en reposo y en tránsito
Mientras que el diagrama ER define las tablas, influye en dónde se aplica el cifrado. Las columnas altamente sensibles, como los números de seguridad social o los códigos de diagnóstico, deben marcarse para cifrado. En la fase de diseño, anote qué campos requieren este tratamiento para asegurarse de que el motor de la base de datos admita el cifrado a nivel de columna.
Seguridad a nivel de fila
No todos los usuarios deben ver todas las filas. Un administrador hospitalario necesita ver los datos de facturación de todos los pacientes, pero una enfermera solo necesita ver los registros de los pacientes asignados. El diagrama ER debe admitir una tabla de asignación de usuarios que vincule a los usuarios con grupos específicos de pacientes o departamentos. Esto permite a la capa de aplicación filtrar las consultas de manera eficiente.
Listas de control de acceso
Defina roles dentro del diseño del esquema. En lugar de codificar en forma fija los permisos, cree una Roles entidad y una User_Role tabla de unión. Esto permite actualizaciones dinámicas de permisos sin alterar las tablas principales de datos médicos.
📉 Estrategias de normalización
La normalización reduce la redundancia y mejora la integridad de los datos. En el sector sanitario, la Tercera Forma Normal (3FN) es generalmente el objetivo, aunque existen excepciones según las necesidades de informes.
Primera Forma Normal (1FN)
Asegúrese de la atomicidad. Cada celda en la tabla debe contener un solo valor. No almacene múltiples diagnósticos en una sola columna (por ejemplo, “Diabetes, Hipertensión”). En su lugar, cree una tabla separada Patient_Diagnosis tabla. Esto permite contar y filtrar con precisión condiciones específicas.
Segunda Forma Normal (2FN)
Asegúrese de que todos los atributos no clave dependan completamente de la clave primaria. Si tiene una Provider tabla, asegúrese de que la especialidad del proveedor no se duplique en la Encounter tabla. Si un proveedor cambia de especialidad, debe actualizarse en un solo lugar.
Tercera Forma Normal (3FN)
Asegúrese de que no existan dependencias transitivas. Si City depende de ZipCode, y Código Postal se encuentra en la Paciente tabla, mueve Ciudad a una Ubicación tabla. Esto evita inconsistencias si el nombre de una ciudad cambia o un código postal se reasigna.
Denormalización para rendimiento
Aunque la normalización es buena, los sistemas de salud a menudo requieren paneles de informes complejos. En estos casos, puede ser necesario una denormalización controlada. Por ejemplo, una Vista_ResumenPaciente vista podría almacenar datos agregados para acelerar las operaciones de lectura. Sin embargo, estos datos deben recalcularse regularmente para evitar información obsoleta.
📝 Mejores prácticas para mantenimiento y evolución
Una base de datos de salud es un sistema vivo. Las necesidades de los pacientes cambian y los códigos médicos evolucionan. El diagrama ER debe diseñarse para acomodar el crecimiento sin requerir una reconstrucción completa.
- Versionado: Utiliza columnas de versión para las tablas que rastrean cambios con el tiempo. Por ejemplo, una
DirecciónPacientetabla debe rastrear el período de validez (fecha_inicio, fecha_fin) en lugar de actualizar la fila in situ. - Códigos estandarizados: Utiliza códigos estándar externos para procedimientos médicos (por ejemplo, ICD-10, CPT) y medicamentos (por ejemplo, RxNorm). No almacenes texto libre para estos campos. Esto garantiza la interoperabilidad con otros sistemas.
- Documentación: Mantén un diccionario de datos. Cada columna debe tener una descripción clara, tipo de datos y regla de negocio. Esto es vital para la incorporación de nuevos desarrolladores y auditores.
- Estrategia de archivado: Planifica la retención de datos. Diseña tablas o particiones separadas para datos históricos que se acceden con menos frecuencia. Esto mantiene la base de datos activa rápida mientras se conservan los registros de cumplimiento.
📋 Lista de verificación para el diseño de ERD de salud
Antes de finalizar el esquema, revisa la siguiente lista de verificación para asegurarte de que se cubren todos los aspectos críticos.
- Tipos de datos:¿Se almacenan las fechas como datetime con conciencia de zona horaria?
- Restricciones: ¿Se aplican las claves foráneas para evitar registros huérfanos?
- Privacidad: ¿Se separan los campos de información personal identificable de las notas clínicas?
- Auditoría: ¿Existe un mecanismo para rastrear cada inserción, actualización y eliminación?
- Escalabilidad: ¿Puede el esquema manejar millones de registros de pacientes sin degradación del rendimiento?
- Interoperabilidad: ¿El esquema admite los estándares HL7 o FHIR para el intercambio de datos?
🚀 Consideraciones de implementación
Una vez que el diseño esté completo, la fase de implementación requiere una atención cuidadosa al índice y a la optimización de consultas. Las aplicaciones de salud suelen ser de lectura intensiva (proveedores buscando registros), pero de escritura intensiva durante el ingreso y el alta.
- Estrategia de indexación: Indexe las claves foráneas y las columnas de búsqueda. Por ejemplo, indexe el
patient_iden la tablaEncounterpara acelerar los tiempos de búsqueda. Indexe ellast_nameydoben la tablaPatientpara identificación. - Gestión de transacciones: Asegúrese de que las operaciones críticas, como la prescripción de medicamentos, se envuelvan en transacciones. Esto garantiza que si un paso falla, toda la acción se revierta para evitar la entrada parcial de datos.
- Copia de seguridad y recuperación: El diseño del esquema debe facilitar la recuperación punto a punto. Considere particionar las tablas por fecha para simplificar las estrategias de copia de seguridad para datos históricos.
💡 Resumen de los principios clave de diseño
Un ERD de salud exitoso equilibra la eficiencia técnica con obligaciones legales y éticas. Al priorizar la integridad de los datos, implementar controles de acceso estrictos y cumplir con las reglas de normalización, crea una base que apoya una atención de pacientes de alta calidad.
Recuerde que los datos no son estáticos. El esquema debe evolucionar junto con las prácticas médicas. Las revisiones regulares del ERD frente a las regulaciones actuales y los flujos de trabajo clínicos son esenciales. Un modelo bien diseñado reduce el riesgo de errores, mejora el rendimiento del sistema y garantiza que la confianza del paciente se mantenga mediante una gestión rigurosa de los datos.
Enfóquese en las relaciones. Comprenda el contexto clínico. Construya primero para cumplir con las normativas y luego para el rendimiento. Este enfoque garantiza un sistema que no solo sea funcional, sino también confiable.











