L’architecture des données au sein d’un système de santé est le pilier du soin médical moderne. Un schéma d’entités et de relations (ERD) solide garantit que les informations des patients circulent de manière sécurisée, précise et efficace entre les départements. Lors de la conception d’un schéma de base de données en santé, la précision n’est pas simplement un choix technique ; elle est une nécessité clinique. Les erreurs dans la modélisation des données peuvent entraîner des erreurs diagnostiques graves, des écarts dans la facturation ou des violations de conformité. Ce guide détaille les exigences structurelles pour construire un modèle de données en santé résilient, en mettant l’accent sur l’intégrité, la sécurité et le respect des normes réglementaires.
La création d’une base de données médicale va au-delà du simple stockage des noms et des dates. Elle exige une compréhension approfondie des flux cliniques, des obligations légales et des relations complexes entre les prestataires, les traitements et les historiques des patients. Cette vue d’ensemble complète explore les composants essentiels de la conception des schémas ERD en santé, en veillant à ce que votre infrastructure de données soutienne à la fois les besoins opérationnels et la sécurité des patients.
🔍 Fondements de la modélisation des données médicales
Avant de tracer une seule ligne ou de définir une relation, il faut comprendre la nature des données à stocker. Les données de santé sont particulièrement sensibles et soumises à des réglementations strictes. Contrairement aux bases de données e-commerce ou sociales, un schéma ERD en santé doit privilégier la confidentialité des données et la traçabilité plutôt que la vitesse brute des transactions.
Les caractéristiques clés des données médicales incluent :
- Haute sensibilité :Les informations comprennent souvent des données de santé protégées (PHI), qui exigent un chiffrement et des contrôles d’accès stricts.
- Relations complexes :Un seul patient peut avoir plusieurs prestataires, plusieurs traitements et plusieurs contrats d’assurance au cours de sa vie.
- Variabilité temporelle :L’état du patient évolue. Les données historiques doivent être conservées sans altérer les enregistrements actuels.
- Contraintes réglementaires :Les modèles doivent garantir la conformité aux lois telles que HIPAA aux États-Unis ou le RGPD en Europe.
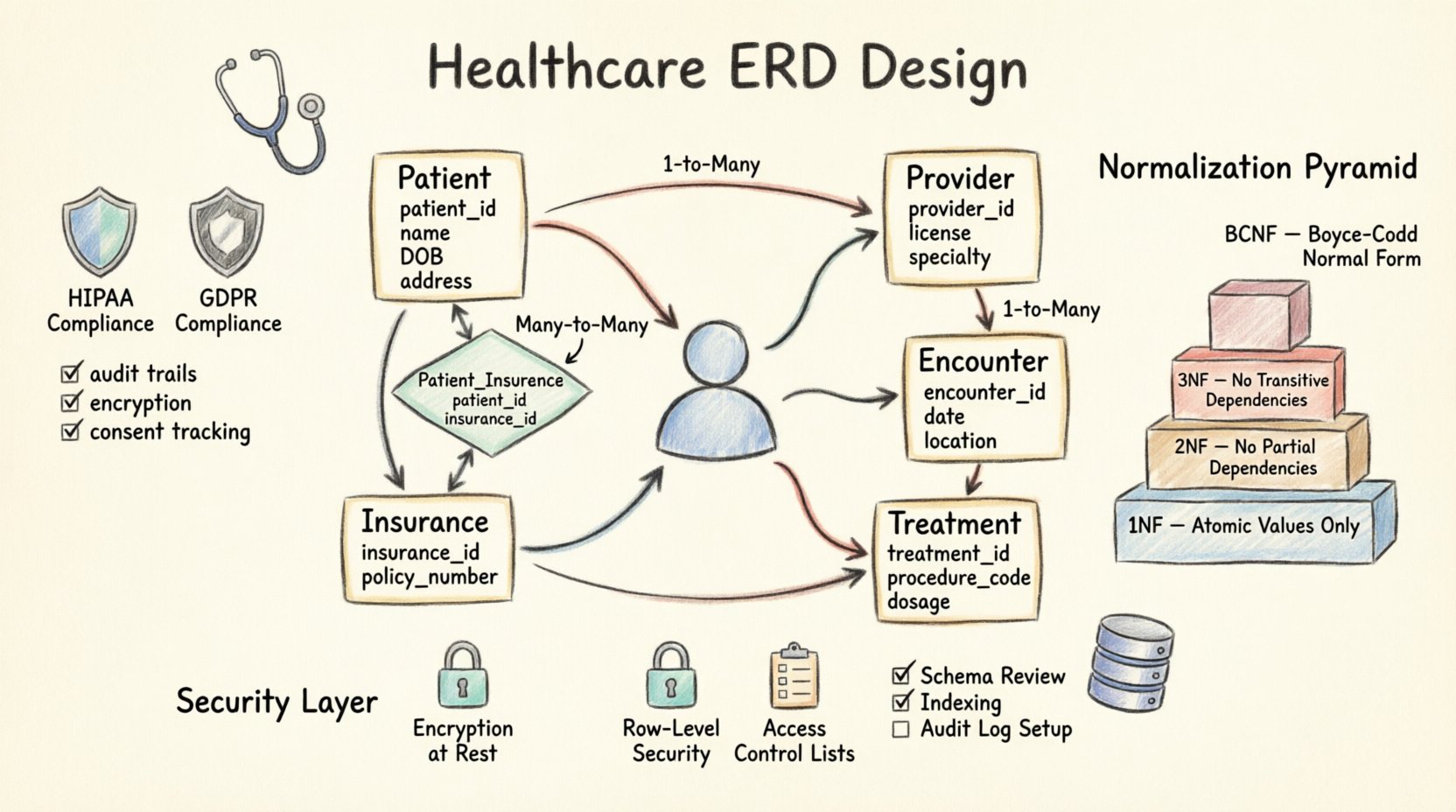
🧩 Entités et attributs fondamentaux
Le cœur de tout schéma ERD en santé réside dans ses entités. Elles représentent les objets tangibles ou conceptuels au sein du système. Ci-dessous figure une analyse des entités principales nécessaires à un système standard de gestion des patients.
| Nom de l’entité | Clé primaire | Attributs clés | Considération relative à la conformité |
|---|---|---|---|
| Patient | patient_id | nom_complet, date_naissance, adresse, sexe, contact_d’urgence | Protection des données personnelles, gestion du consentement |
| Prestataire | provider_id | numéro_de_permis, spécialité, coordonnées, NPI | Vérification des qualifications, journaux d’audit |
| Consultation | encounter_id | date, heure, lieu, type, raison de la visite | Horodatage, journaux d’accès |
| Traitement | identifiant_traitement | code_procédure, dosage, date_debut, date_fin | Précision, historique des médicaments |
| Assurance | identifiant_assurance | nom_fournisseur, numéro_police, type_de_couverture | Confidentialité financière, exactitude de la facturation |
1. L’entité Patient
C’est l’ancrage central de la base de données. Toute autre entité est généralement liée à un enregistrement patient. Le identifiant_patient doit être une clé surrogée (un identifiant unique arbitraire) plutôt que d’utiliser directement les numéros de sécurité sociale ou les identifiants nationaux de santé. Cette pratique réduit au minimum le risque d’exposition des données PII en cas de fuite du schéma.
Les attributs de cette entité doivent être catégorisés. Les données démographiques (nom, adresse) sont des données PII. Les données cliniques (diagnoses, résultats d’analyses) sont des données PHI. Bien que les deux soient sensibles, les règles d’accès peuvent différer légèrement. Par exemple, le personnel administratif peut avoir besoin des données démographiques mais pas des notes cliniques.
2. L’entité Fournisseur
Les fournisseurs incluent les médecins, infirmiers et spécialistes. Chaque fournisseur doit disposer d’un identifiant unique pour établir la responsabilité. Le schéma doit relier les fournisseurs à leurs spécialités et à leurs qualifications. Cela permet de filtrer et de produire des rapports sur la qualité des soins par département ou par praticien individuel.
3. L’entité Rencontre
Une rencontre représente une interaction spécifique entre un patient et le système de santé. Elle constitue le lien entre le patient et le traitement. Un seul patient peut avoir des centaines de rencontres au cours de sa vie. Cette entité doit stocker le contexte de la visite, tel que le département visité et la plainte principale.
🔗 Relations et cardinalité
Définir la manière dont les entités sont connectées est la étape la plus critique dans la conception d’un modèle entité-association. Une cardinalité incorrecte peut entraîner une redondance de données ou des enregistrements orphelins. Dans le secteur de la santé, les relations sont souvent de type plusieurs-à-plusieurs, ce qui nécessite des tables de jonction pour les résoudre.
Relations un-à-plusieurs
Le modèle le plus courant est un patient ayant plusieurs rencontres. Il s’agit d’une relation un-à-plusieurs classique. La table rencontre contient une clé étrangère faisant référence à la table patient table. Cela garantit que si un enregistrement patient est archivé, les rencontres historiques restent liées.
Relations plusieurs-à-plusieurs
Prenons l’exemple d’un fournisseur qui traite de nombreux patients, et d’un patient qui consulte de nombreux fournisseurs. Il s’agit d’une relation plusieurs-à-plusieurs. Lier directement ces tables créerait une ambiguïté. À la place, une table de jonction (souvent nommée affectation_fournisseur_patient) est requis. Ce tableau lie les deux clés primaires et peut stocker des attributs supplémentaires, tels que la date à laquelle la relation a été établie ou le rôle du prestataire (par exemple, médecin traitant vs. spécialiste).
Intégrité référentielle
L’intégrité référentielle garantit que les relations restent valides. Si un prestataire quitte l’organisation, ses enregistrements ne doivent pas être supprimés immédiatement. À la place, un indicateur d’état (par exemple, est_actif) doit être utilisé. Cela préserve les données historiques à des fins d’audit et juridiques sans rompre le lien dans la table des consultations.
- Suppressions en cascade : Généralement déconseillées pour les entités principales telles que
PatientouPrestataire. - Suppressions douces : Privilégiée. Marquer les enregistrements comme inactifs tout en conservant les données.
- Gestion des valeurs nulles : Assurez-vous que les clés étrangères ne peuvent pas être nulles sauf si la relation est véritablement facultative.
🛡️ Conformité et normes réglementaires
Concevoir une base de données sans tenir compte de la conformité est une responsabilité. Le modèle conceptuel des données doit être conçu pour soutenir les cadres juridiques qui régissent les données de santé. Cela implique des choix de conception spécifiques facilitant l’audit, la gestion du consentement et la minimisation des données.
HIPAA et sécurité des données
Aux États-Unis, la loi sur la portabilité et la responsabilité des assurances santé (HIPAA) fixe la norme. Bien que le modèle conceptuel des données lui-même n’implémente pas la sécurité, il doit soutenir les mécanismes requis pour la conformité.
- Traçabilité des audits : Le schéma doit prendre en charge une table dédiée aux journaux d’audit. Cette table enregistre qui a accédé à quelles données et quand. Elle est liée aux tables patient ou prestataire via des clés étrangères.
- Classification des données : Les colonnes contenant des données de santé protégées (PHI) doivent être clairement nommées et séparées des données administratives générales afin de faciliter des stratégies de chiffrement ciblées.
- Suivi du consentement : Inclure une table pour gérer le consentement du patient. Elle lie un patient à des autorisations spécifiques, telles que le partage des données avec un spécialiste ou l’utilisation des données à des fins de recherche.
RGPD et souveraineté des données
Si le système sert des patients européens, le règlement général sur la protection des données (RGPD) s’applique. Cela exige une conception qui soutient le « droit à l’oubli » tout en maintenant la nécessité médicale.
- Logique de suppression : Le modèle doit distinguer entre la suppression immédiate et l’anonymisation. Les dossiers médicaux doivent souvent être conservés pendant des périodes spécifiques (par exemple, 10 ans), même après qu’un patient a demandé leur suppression.
- Portabilité des données : Le schéma doit permettre une extraction facile de toutes les données associées à un ID patient spécifique afin de répondre aux demandes d’exportation.
🔐 Mise en œuvre de la sécurité dans le schéma
La sécurité n’est pas simplement un ajout ; c’est un élément structurel. Le schéma de base de données détermine la manière dont l’accès est contrôlé.
Chiffrement au repos et en transit
Bien que le MCD définisse les tables, il influence l’emplacement où le chiffrement est appliqué. Les colonnes hautement sensibles, telles que les numéros de sécurité sociale ou les codes de diagnostic, doivent être signalées pour le chiffrement. Pendant la phase de conception, indiquez quelles champs nécessitent ce traitement afin de garantir que le moteur de base de données supporte le chiffrement au niveau de la colonne.
Sécurité au niveau des lignes
Tous les utilisateurs n’ont pas besoin de voir toutes les lignes. Un administrateur hospitalier doit pouvoir voir les données de facturation de tous les patients, mais un infirmier n’a besoin de voir que les dossiers des patients assignés. Le MCD doit prévoir une table d’affectation des utilisateurs qui lie les utilisateurs à des groupes de patients spécifiques ou à des départements. Cela permet à la couche d’application de filtrer efficacement les requêtes.
Listes de contrôle d’accès
Définissez des rôles dans la conception du schéma. Au lieu de coder en dur les autorisations, créez un Rôles entité et une User_Role table d’association. Cela permet des mises à jour dynamiques des autorisations sans modifier les tables principales de données médicales.
📉 Stratégies de normalisation
La normalisation réduit la redondance et améliore l’intégrité des données. Dans le secteur de la santé, la Troisième Forme Normale (3NF) est généralement l’objectif, mais il existe des exceptions en fonction des besoins de reporting.
Première Forme Normale (1NF)
Assurez l’atomicité. Chaque cellule du tableau doit contenir une seule valeur. Ne stockez pas plusieurs diagnostics dans une même colonne (par exemple, « Diabète, Hypertension »). Créez plutôt une table séparée Patient_Diagnosis table. Cela permet un comptage et un filtrage précis de conditions spécifiques.
Deuxième Forme Normale (2NF)
Assurez-vous que toutes les attributs non clés dépendent entièrement de la clé primaire. Si vous avez une Provider table, assurez-vous que la spécialité du prestataire ne soit pas dupliquée dans la Encounter table. Si un prestataire change de spécialité, cela doit être mis à jour à un seul endroit.
Troisième Forme Normale (3NF)
Assurez-vous qu’il n’y ait pas de dépendances transitives. Si City dépend de ZipCode, et CodePostal se trouve dans la Patient table, déplacer Ville vers une Localisation table. Cela évite les incohérences si le nom d’une ville change ou si un code postal est réaffecté.
Dénormalisation pour des performances
Bien que la normalisation soit bénéfique, les systèmes de santé nécessitent souvent des tableaux de bord de reporting complexes. Dans ces cas, une dénormalisation contrôlée peut s’avérer nécessaire. Par exemple, une Vue_SynthesePatient vue pourrait stocker des données agrégées afin d’accélérer les opérations de lecture. Toutefois, ces données doivent être régulièrement recalculées afin d’éviter des informations obsolètes.
📝 Meilleures pratiques pour la maintenance et l’évolution
Une base de données de santé est un système vivant. Les besoins des patients évoluent, tout comme les codes médicaux. Le schéma entité-relation doit être conçu pour s’adapter à la croissance sans nécessiter une reconstruction complète.
- Gestion des versions : Utilisez des colonnes de version pour les tables qui suivent les modifications dans le temps. Par exemple, une
Patient_Adressetable doit suivre la période de validité (date_debut, date_fin) plutôt que de mettre à jour la ligne in situ. - Codes standardisés : Utilisez des codes standard externes pour les procédures médicales (par exemple, CIM-10, CPT) et les médicaments (par exemple, RxNorm). Ne stockez pas de texte libre pour ces champs. Cela garantit l’interopérabilité avec d’autres systèmes.
- Documentation : Maintenez un dictionnaire des données. Chaque colonne doit avoir une description claire, un type de données et une règle métier. Cela est essentiel pour l’intégration des nouveaux développeurs et des auditeurs.
- Stratégie d’archivage : Prévoyez la rétention des données. Concevez des tables ou des partitions séparées pour les données historiques qui sont moins fréquemment consultées. Cela maintient la base de données active rapide tout en conservant les enregistrements de conformité.
📋 Liste de contrôle pour la conception du schéma ERD de santé
Avant de finaliser le schéma, passez en revue la liste de contrôle suivante pour vous assurer que tous les aspects critiques sont couverts.
- Types de données : Les dates sont-elles stockées au format datetime avec prise en compte du fuseau horaire ?
- Contraintes :Les clés étrangères sont-elles appliquées pour éviter les enregistrements orphelins ?
- Confidentialité :Les champs PII sont-ils séparés des notes cliniques ?
- Audit :Existe-t-il un mécanisme pour suivre chaque insertion, mise à jour et suppression ?
- Évolutivité :Le schéma peut-il gérer des millions d’enregistrements de patients sans dégradation des performances ?
- Interopérabilité :Le schéma prend-il en charge les normes HL7 ou FHIR pour l’échange de données ?
🚀 Considérations relatives à la mise en œuvre
Une fois le design terminé, la phase de mise en œuvre exige une attention particulière à l’indexation et à l’optimisation des requêtes. Les applications de santé sont souvent très lues (les prestataires recherchent des dossiers), mais très écrites lors des admissions et des sorties.
- Stratégie d’indexation :Indexer les clés étrangères et les colonnes de recherche. Par exemple, indexer le
patient_iddans la tableEncounterpour accélérer les temps de recherche. Indexer lelast_nameetdobdans la tablePatientpour l’identification. - Gestion des transactions :Assurez-vous que les opérations critiques, telles que la prescription de médicaments, sont encapsulées dans des transactions. Cela garantit que si une étape échoue, l’ensemble de l’action est annulé pour éviter l’entrée partielle des données.
- Sauvegarde et récupération :Le design du schéma doit faciliter la récupération à un instant donné. Pensez à partitionner les tables par date afin de simplifier les stratégies de sauvegarde des données historiques.
💡 Résumé des principes clés de conception
Un ERD de santé réussi équilibre l’efficacité technique avec les obligations légales et éthiques. En privilégiant l’intégrité des données, en mettant en œuvre des contrôles d’accès stricts et en respectant les règles de normalisation, vous créez une base qui soutient des soins de qualité pour les patients.
Souvenez-vous que les données ne sont pas statiques. Le schéma doit évoluer parallèlement aux pratiques médicales. Des revues régulières de l’ERD par rapport aux réglementations actuelles et aux flux de travail cliniques sont essentielles. Un modèle bien conçu réduit le risque d’erreurs, améliore les performances du système et garantit que la confiance des patients est maintenue grâce à une gestion rigoureuse des données.
Concentrez-vous sur les relations. Comprenez le contexte clinique. Concevez d’abord pour la conformité, puis pour les performances. Cette approche garantit un système qui est non seulement fonctionnel mais aussi fiable.











