ヘルスケアシステム内のデータアーキテクチャは、現代の医療ケアの基盤である。強固なエンティティ関係図(ERD)により、患者情報が部門間を安全かつ正確に、かつ効率的に流れることを保証する。ヘルスケアデータベーススキーマを設計する際、正確性は単なる技術的好みではなく、臨床上の必須事項である。データモデリングの誤りは、重大な誤診、請求の不一致、またはコンプライアンス違反を引き起こす可能性がある。このガイドでは、信頼性の高いヘルスケアデータモデルを構築するための構造的要件を詳述し、整合性、セキュリティ、規制基準への準拠に焦点を当てる。
医療データベースを作成することは、単に名前や日付を保存するだけではない。臨床ワークフロー、法的義務、および医療提供者、治療、患者の歴史の間の複雑な関係を深く理解する必要がある。この包括的な概要では、ヘルスケアERD設計の必須要素を検討し、データインフラが運用上のニーズと患者の安全を両立できるようにすることを保証する。
🔍 医療データモデリングの基盤
1本の線を描くことや関係を定義する前に、保存されるデータの性質を理解しなければならない。医療データはそのセンシティブさと、その使用を厳しく規制する法規制のため、他とは異なる。eコマースやソーシャルメディアのデータベースとは異なり、医療ERDは単なる取引速度よりも、データプライバシーと監査可能性を優先しなければならない。
医療データの主な特徴には以下が含まれる:
- 高い機密性:情報の多くは、暗号化と厳格なアクセス制御を要する保護された健康情報(PHI)を含む。
- 複雑な関係性:1人の患者は生涯を通じて複数の医療提供者、複数の治療、複数の保険プランを持つことがある。
- 時間的変動性:患者の状態は変化する。過去のデータは現在の記録を損なうことなく保持されなければならない。
- 規制上の制約:モデルは、米国のHIPAAや欧州のGDPRなどの法律への準拠をサポートしなければならない。
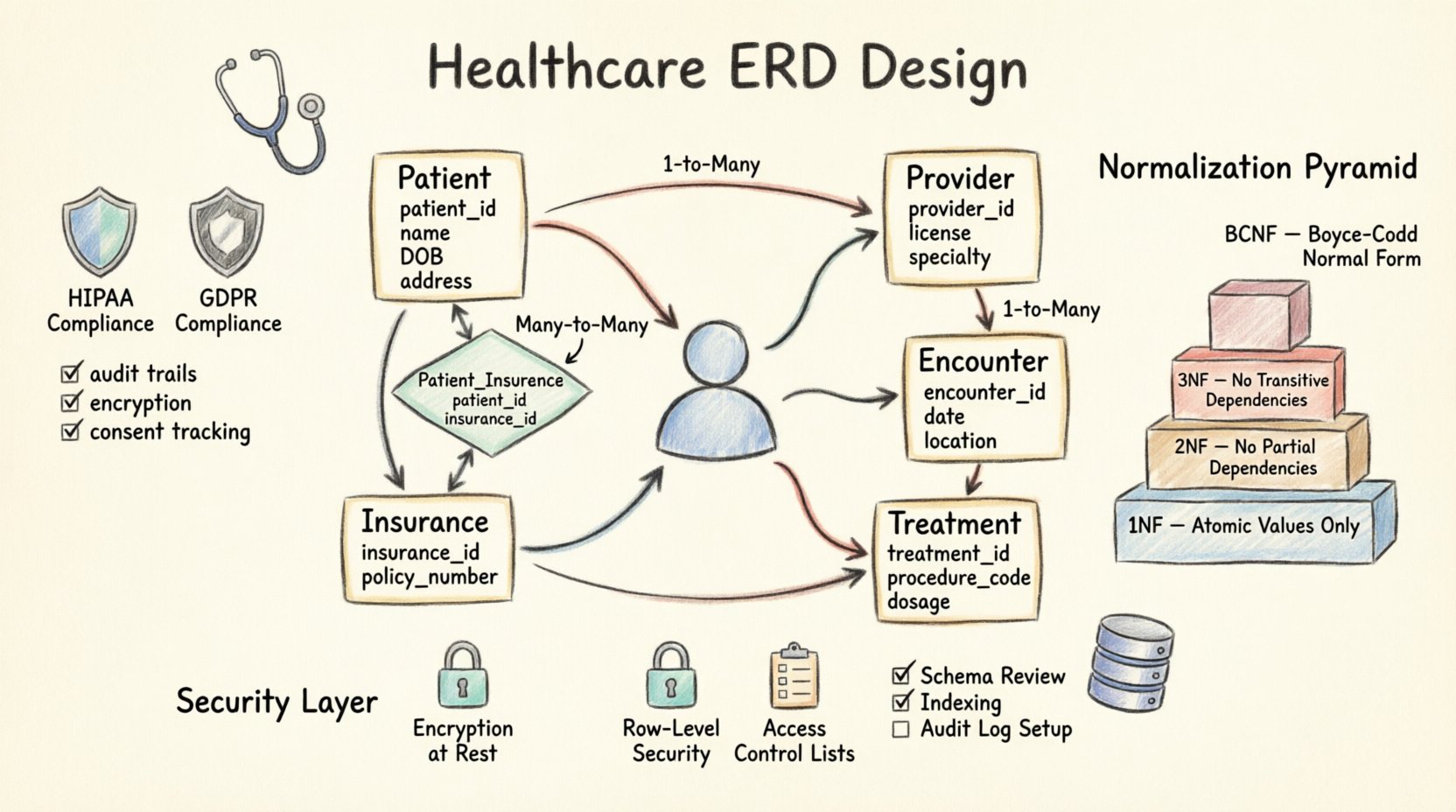
🧩 コアエンティティと属性
あらゆるヘルスケアERDの核となるのはそのエンティティである。これらはシステム内の実体的または概念的なオブジェクトを表す。以下に、標準的な患者管理システムに必要な主要なエンティティを示す。
| エンティティ名 | 主キー | 主要属性 | コンプライアンス上の考慮事項 |
|---|---|---|---|
| 患者 | patient_id | full_name, DOB, address, gender, emergency_contact | PII保護、同意管理 |
| 医療提供者 | provider_id | license_number, specialty, contact_info, NPI | 資格証明の確認、監査ログ |
| 訪問 | encounter_id | 日付、時刻、場所、種別、来院理由 | タイムスタンプ、アクセスログ |
| 治療 | 治療ID | 処置コード、投与量、開始日、終了日 | 正確性、薬剤歴 |
| 保険 | 保険ID | 保険提供者名、保険証番号、保障種別 | 財務情報の機密性、請求の正確性 |
1. 患者エンティティ
これはデータベースの中心的な基点です。他のすべてのエンティティは通常、患者記録に関連しています。患者IDこれは、社会保険番号や国民健康保険IDを直接使用するのではなく、任意の固有識別子(サロゲートキー)として使用すべきです。この慣行により、スキーマ漏洩が発生した場合のPIIの暴露リスクを最小限に抑えることができます。
このエンティティ内の属性は分類される必要があります。人口統計データ(氏名、住所)はPIIです。臨床データ(診断、検査結果)はPHIです。両方とも機密性が高いものの、アクセスルールはわずかに異なる場合があります。たとえば、事務スタッフは人口統計データが必要ですが、臨床メモは不要な場合があります。
2. 提供者エンティティ
提供者には医師、看護師、専門医が含まれます。各提供者には責任を明確にするための固有識別子が必要です。スキーマは提供者とその専門分野および資格を関連付けるべきです。これにより、部門または個別の医療従事者ごとにケアの質をフィルタリングおよびレポートできるようになります。
3. インタラクションエンティティ
インタラクションは、患者と医療システムとの特定のやり取りを表します。これは患者と治療の橋渡しです。1人の患者は一生のうちに何百回ものインタラクションを持つことができます。このエンティティは、訪問の状況(たとえば、訪問した部署や主訴)を保存すべきです。
🔗 関係性と基数
エンティティがどのように接続されるかを定義することは、ERD設計において最も重要なステップです。誤った基数は、データの重複や孤立レコードを引き起こす可能性があります。医療分野では、関係性がしばしば多対多であり、これを解決するために中間テーブルが必要です。
1対多の関係
最も一般的なパターンは、1人の患者が多数のインタラクションを持つことです。これは標準的な1対多の関係です。インタラクションテーブルには、患者テーブルを参照する外部キーが格納されています。これにより、患者記録がアーカイブされた場合でも、過去のインタラクションがリンクされたままになることが保証されます。
多対多の関係
1人の提供者が多数の患者を治療し、1人の患者が多数の提供者に診察される場合を考えてみましょう。これは多対多の関係です。これらのテーブルを直接リンクすると、曖昧さが生じます。代わりに、中間テーブル(通常は提供者-患者割当) が必要です。このテーブルは2つの主キーをリンクし、関係が確立された日付やプロバイダーの役割(例:主要ケア医師 vs. 専門医)などの追加属性を格納できます。
参照整合性
参照整合性は、関係が有効な状態を維持することを保証します。プロバイダーが組織を離脱した場合、その記録を直ちに削除してはなりません。代わりに、ステータスフラグ(例:”is_active) を使用するべきです。これにより、監査や法的要件のために履歴データを保持しつつ、エントラントテーブル内のリンクを断たずに済みます。
- 連鎖削除: コアエンティティ(例:
患者またはプロバイダー. - ソフト削除: 推奨されます。記録を非アクティブとしてマークするが、データは保持する。
- NULLの取り扱い: 外部キーがNULLになることは、関係が本当にオプションである場合を除き、許可しないようにしてください。
🛡️ 合法性および規制基準
コンプライアンスを考慮せずにデータベースを設計することは、リスクを伴います。ERDは、医療データを規制する法的枠組みをサポートできるように構築しなければなりません。これには、監査、同意管理、データ最小化を容易にする特定の設計選択が含まれます。
HIPAAとデータセキュリティ
米国では、健康保険移転および責任法(HIPAA)が基準を定めています。ERD自体がセキュリティを実装するものではありませんが、コンプライアンスに必要なメカニズムをサポートしなければなりません。
- 監査ログ: スキーマは専用の監査ログテーブルをサポートすべきです。このテーブルは、誰がいつ何のデータにアクセスしたかを記録します。外部キーを介して患者またはプロバイダーのテーブルとリンクされます。
- データ分類: PHIを含む列は、明確に名前が付けられ、一般的な管理データから分離されているべきです。これにより、ターゲット型の暗号化戦略を容易にできます。
- 同意管理: 患者の同意を管理するためのテーブルを含めるべきです。このテーブルは、患者と特定の権限(例:専門医にデータを共有すること、研究目的でデータを使用すること)をリンクします。
GDPRとデータ主権
システムが欧州の患者を対象とする場合、一般データ保護規則(GDPR)が適用されます。これは、医療上の必要性を維持しつつ、「忘れられる権利」をサポートする設計を要請します。
- 削除ロジック: モデルは、即時削除と匿名化の区別が必要です。患者が削除を要求しても、医療記録はしばしば特定期間(例:10年)の保存が求められるためです。
- データポータビリティ: スキーマは、特定の患者IDに関連するすべてのデータを簡単に抽出できるようにするべきであり、エクスポート要求を満たすためである。
🔐 スキーマにおけるセキュリティの実装
セキュリティは単なる追加機能ではなく、構造的な要素である。データベーススキーマがアクセス制御の方法を規定する。
静的および送信中における暗号化
ERDがテーブルを定義する一方で、暗号化を適用する場所に影響を与える。社会保険番号や診断コードなど、非常に機密性の高いカラムは、暗号化対象として明示すべきである。設計段階で、どのフィールドにこの処理が必要かを記録し、データベースエンジンがカラムレベルの暗号化をサポートしていることを確認する。
行レベルのセキュリティ
すべてのユーザーがすべての行を見ることはできない。病院の管理者はすべての患者の請求データを見なければならないが、看護師は割り当てられた患者の記録のみを見ればよい。ERDは、ユーザーを特定の患者グループや部門に紐付けるユーザー割当テーブルをサポートすべきである。これにより、アプリケーション層がクエリを効率的にフィルタリングできる。
アクセス制御リスト
スキーマ設計内で役割を定義する。パーミッションをハードコードする代わりに、役割エンティティと、User_Role結合テーブルを作成する。これにより、コアの医療データテーブルを変更せずに、動的にパーミッションを更新できる。
📉 正規化戦略
正規化は重複を減らし、データの整合性を向上させる。医療分野では、一般的に第3正規形(3NF)を目標とするが、レポートのニーズに応じて例外が存在する。
第1正規形(1NF)
原子性を確保する。テーブル内の各セルには単一の値が含まれるべきである。複数の診断を1つのカラムに格納しない(例:「糖尿病、高血圧」)。代わりに、別個のPatient_Diagnosisテーブルを作成する。これにより、特定の状態を正確にカウント・フィルタリングできる。
第2正規形(2NF)
すべての非キー属性が主キーに完全に依存していることを確認する。もしProviderテーブルがある場合、提供者の専門分野がEncounterテーブルに重複して格納されないよう確認する。提供者の専門分野が変更された場合、1か所で更新されるべきである。
第3正規形(3NF)
推移的依存関係がないことを確認する。もしCityがZipCode、および郵便番号は、患者テーブルから、移動する都市に場所テーブルに移動する。これにより、都市名が変更された場合や郵便番号が再割り当てされた場合の不整合を防ぐことができる。
パフォーマンス向上のための非正規化
正規化は良いが、医療システムでは複雑なレポートダッシュボードを頻繁に必要とする。このような場合、制御された非正規化が求められることがある。例えば、患者要約ビューは、読み取り操作を高速化するために集計データを格納する可能性がある。ただし、このデータは古くなった情報が発生しないように定期的に再計算する必要がある。
📝 メンテナンスと進化のためのベストプラクティス
医療データベースは、常に変化するシステムである。患者のニーズは変化し、医療コードも進化する。ERDは、完全な再構築を必要とせずに成長に対応できるように設計されなければならない。
- バージョン管理:時間の経過に伴う変更を追跡するテーブルには、バージョンカラムを使用する。例えば、
患者住所テーブルは、行を直接更新するのではなく、有効期間(開始日、終了日)を追跡すべきである。 - 標準化コード:医療処置(例:ICD-10、CPT)および薬剤(例:RxNorm)には、外部の標準コードを使用する。これらのフィールドに自由記述を格納してはならない。これにより、他のシステムとの相互運用性が保証される。
- ドキュメント:データ辞書を維持する。すべてのカラムには明確な説明、データ型、ビジネスルールが存在するべきである。これは、新規開発者や監査担当者のオンボーディングにとって不可欠である。
- アーカイブ戦略:データ保持期間を計画する。頻繁にアクセスされない履歴データ用に、別々のテーブルまたはパーティションを設計する。これにより、アクティブなデータベースの高速性を維持しながら、コンプライアンス記録を保持できる。
📋 医療ERD設計のチェックリスト
スキーマを最終決定する前に、以下のチェックリストを確認し、すべての重要な側面がカバーされていることを確認する。
- データ型:日付はタイムゾーン対応のdatetimeとして格納されているか?
- 制約:外部キーが参照整合性を保つために強制されていますか?
- プライバシー:PIIフィールドは臨床ノートから分離されていますか?
- 監査:すべての挿入、更新、削除を追跡する仕組みがありますか?
- スケーラビリティ:スキーマは、パフォーマンス低下を伴わずに数百万件の患者記録を処理できますか?
- 相互運用性:スキーマは、データ交換のためにHL7またはFHIR標準をサポートしていますか?
🚀 実装上の考慮事項
設計が完了したら、実装フェーズではインデックス作成とクエリ最適化に注意を払う必要があります。医療系アプリケーションはしばしば読み取り中心(医療提供者が記録を検索する)ですが、入院や退院時には書き込みが集中します。
- インデックス戦略:外部キーと検索用カラムにインデックスを設定してください。たとえば、
patient_idテーブルにインデックスを設定して、識別に役立てます。Encounterにインデックスを設定することで、検索時間を短縮できます。last_nameおよびdobテーブルにインデックスを設定して、識別に役立てます。Patient識別に役立てます。 - トランザクション管理:薬剤の処方など重要な操作はトランザクションで囲むことを確認してください。これにより、1つのステップが失敗した場合でも、すべての操作がロールバックされ、部分的なデータ入力が防げます。
- バックアップと復旧:スキーマ設計は、時点復旧を容易にするようにするべきです。過去のデータのバックアップ戦略を簡素化するために、日付ごとにテーブルをパーティション分割することを検討してください。
💡 主な設計原則の要約
成功した医療系ERDは、技術的な効率性と法的・倫理的義務のバランスを取る必要があります。データの整合性を最優先し、厳格なアクセス制御を実装し、正規化ルールを遵守することで、高品質な患者ケアを支える基盤が構築されます。
データは静的ではないことを思い出してください。スキーマは医療の実践と共に進化しなければなりません。現在の規制や臨床ワークフローに基づいてERDを定期的に見直すことが不可欠です。適切に設計されたモデルは、誤りのリスクを低減し、システムのパフォーマンスを向上させ、厳格なデータ管理を通じて患者の信頼を維持します。
関係性に注目してください。臨床的な文脈を理解してください。まずコンプライアンスを、次にパフォーマンスを考慮して構築してください。このアプローチにより、機能的であるだけでなく信頼できるシステムを確保できます。











