A arquitetura dos dados dentro de um sistema de saúde é a base do atendimento médico moderno. Um Diagrama de Relacionamento de Entidades (ERD) robusto garante que as informações dos pacientes fluam de forma segura, precisa e eficiente entre os departamentos. Ao projetar um esquema de banco de dados em saúde, a precisão não é meramente uma preferência técnica; é uma necessidade clínica. Erros na modelagem de dados podem levar a diagnósticos incorretos críticos, discrepâncias na faturação ou violações de conformidade. Este guia detalha os requisitos estruturais para construir um modelo de dados em saúde resiliente, com foco na integridade, segurança e aderência a padrões regulatórios.
Criar um banco de dados médico vai além do simples armazenamento de nomes e datas. Exige um profundo entendimento dos fluxos clínicos, obrigações legais e das relações complexas entre prestadores, tratamentos e históricos de pacientes. Esta visão abrangente explora os componentes essenciais do design de ERD em saúde, garantindo que sua infraestrutura de dados atenda tanto às necessidades operacionais quanto à segurança do paciente.
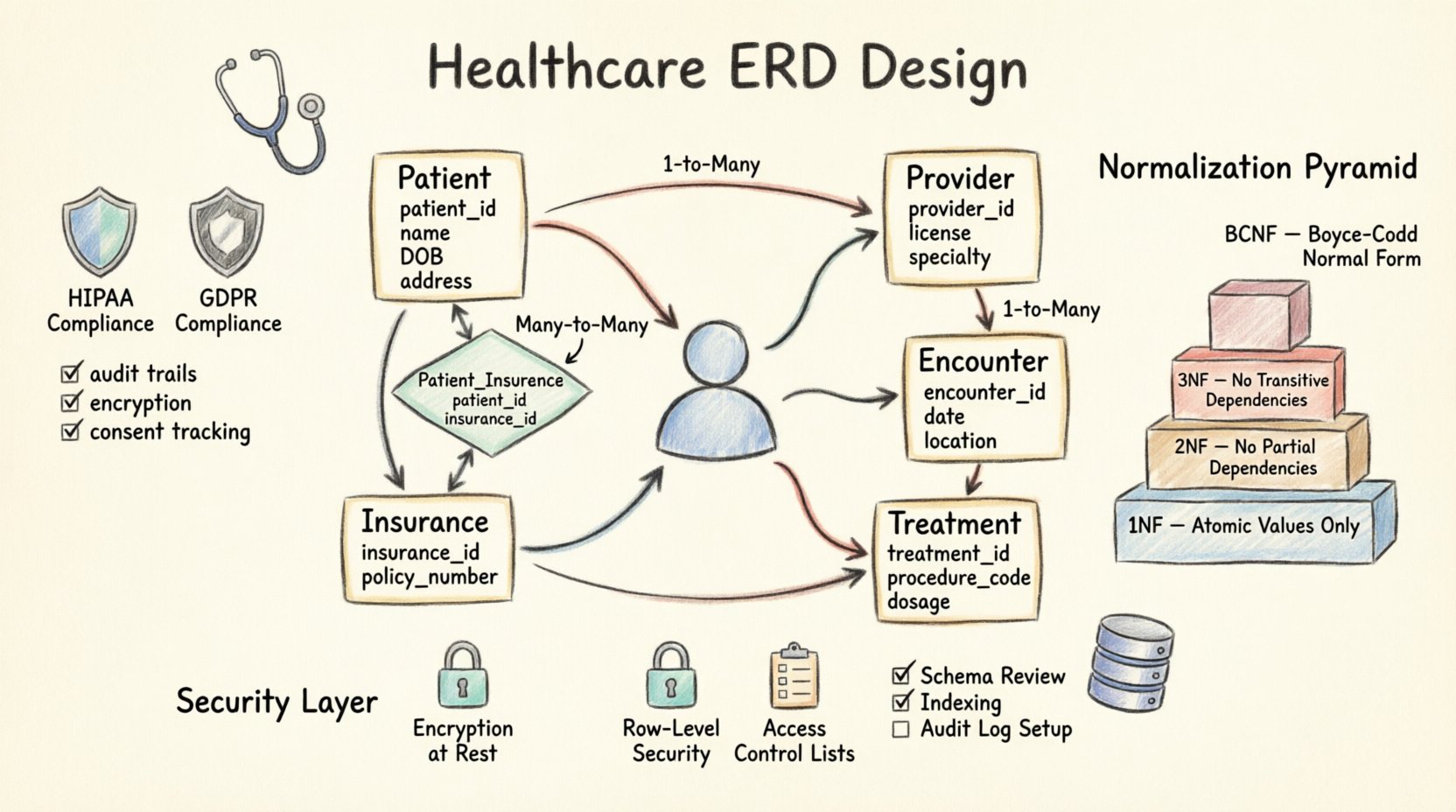
🔍 Fundamentos da Modelagem de Dados Médicos
Antes de desenhar uma única linha ou definir uma relação, é necessário compreender a natureza dos dados que estão sendo armazenados. Os dados em saúde são distintos devido à sua sensibilidade e às rigorosas regulamentações que os regem. Diferentemente de bancos de dados de comércio eletrônico ou redes sociais, um ERD em saúde deve priorizar a privacidade dos dados e a auditabilidade em vez da simples velocidade de transações.
Características principais dos dados médicos incluem:
- Alta Sensibilidade:Informações frequentemente incluem Informações de Saúde Protegidas (PHI), que exigem criptografia e controles rigorosos de acesso.
- Relacionamentos Complexos:Um único paciente pode ter múltiplos prestadores, múltiplos tratamentos e múltiplos planos de seguro ao longo da vida.
- Variabilidade Temporal:As condições do paciente mudam. Os dados históricos devem ser preservados sem corromper os registros atuais.
- Restrições Regulatórias:Os modelos devem suportar a conformidade com leis como a HIPAA nos Estados Unidos ou o GDPR na Europa.
🧩 Entidades e Atributos Principais
O coração de qualquer ERD em saúde reside em suas entidades. Elas representam os objetos tangíveis ou conceituais dentro do sistema. Abaixo está uma análise das entidades principais necessárias para um sistema padrão de gestão de pacientes.
| Nome da Entidade | Chave Primária | Atributos Principais | Consideração de Conformidade |
|---|---|---|---|
| Paciente | patient_id | nome_completo, data_nascimento, endereço, gênero, contato_de_emergência | Proteção de Dados Pessoais (PII), Gestão de Consentimento |
| Prestador | provider_id | número_de_licença, especialidade, informações_de_contato, NPI | Verificação de Qualificações, Registros de Auditoria |
| Consulta | encounter_id | data, hora, localização, tipo, motivo da visita | Marcação de tempo, Registros de acesso |
| Tratamento | id_tratamento | código_procedimento, dosagem, data_inicio, data_fim | Precisão, Histórico de Medicamentos |
| Seguro | id_seguro | nome_fornecedor, número_apólice, tipo_de_cobertura | Privacidade Financeira, Precisão na Faturação |
1. A Entidade Paciente
Este é o ponto central da base de dados. Cada outra entidade geralmente se relaciona com um registro de paciente. O id_paciente deve ser uma chave artificial (um identificador único arbitrário) em vez de usar diretamente Números de Seguro Social ou IDs Nacionais de Saúde. Essa prática minimiza o risco de exposição de dados pessoais sensíveis em caso de vazamento de esquema.
Os atributos dentro desta entidade devem ser categorizados. Os dados demográficos (nome, endereço) são PII. Os dados clínicos (diagnósticos, resultados de exames) são PHI. Embora ambos sejam sensíveis, as regras de acesso podem diferir ligeiramente. Por exemplo, o pessoal administrativo pode precisar de dados demográficos, mas não de anotações clínicas.
2. A Entidade Prestador
Os prestadores incluem médicos, enfermeiros e especialistas. Cada prestador precisa de um identificador único para estabelecer responsabilidade. O esquema deve vincular os prestadores às suas especialidades e credenciais. Isso permite filtrar e relatar a qualidade do atendimento por departamento ou profissional individual.
3. A Entidade Encontro
Um encontro representa uma interação específica entre um paciente e o sistema de saúde. É o elo entre o paciente e o tratamento. Um único paciente pode ter centenas de encontros ao longo da vida. Esta entidade deve armazenar o contexto da visita, como o departamento visitado e a queixa principal.
🔗 Relacionamentos e Cardinalidade
Definir como as entidades se conectam é o passo mais crítico no design de ERD. A cardinalidade incorreta pode levar a redundância de dados ou registros órfãos. Na saúde, os relacionamentos são frequentemente muitos para muitos, exigindo tabelas de junção para resolvê-los.
Relacionamentos Um para Muitos
O padrão mais comum é um paciente tendo muitos encontros. Este é um relacionamento padrão um para muitos. A tabela encontro contém uma chave estrangeira que referencia a paciente tabela. Isso garante que, se um registro de paciente for arquivado, os encontros históricos permaneçam vinculados.
Relacionamentos Muitos para Muitos
Considere um prestador que trata muitos pacientes, e um paciente que consulta muitos prestadores. Este é um relacionamento muitos para muitos. Vincular diretamente essas tabelas criaria ambiguidade. Em vez disso, uma tabela de junção (geralmente nomeada atribuicao_prestador_paciente) é obrigatório. Esta tabela liga as duas chaves primárias e pode armazenar atributos adicionais, como a data em que a relação foi estabelecida ou o papel do provedor (por exemplo, Médico de Atendimento Primário vs. Especialista).
Integridade Referencial
A integridade referencial garante que as relações permaneçam válidas. Se um provedor deixar a organização, seus registros não devem ser excluídos imediatamente. Em vez disso, deve-se usar uma bandeira de status (por exemplo, is_active) deve ser usada. Isso preserva os dados históricos para fins de auditoria e legais sem quebrar a ligação na tabela de encontros.
- Exclusão em Cascata: Geralmente desencorajado para entidades principais como
PacienteouProvedor. - Exclusão Suave: Preferido. Marque os registros como inativos, mas mantenha os dados.
- Tratamento de Nulos: Certifique-se de que as chaves estrangeiras não possam ser nulas, a menos que a relação seja verdadeiramente opcional.
🛡️ Conformidade e Normas Regulatórias
Projetar um banco de dados sem considerar a conformidade é uma responsabilidade. O modelo ER deve ser construído para suportar os marcos legais que regulam os dados de saúde. Isso envolve escolhas de design específicas que facilitam a auditoria, a gestão de consentimento e a minimização de dados.
HIPAA e Segurança de Dados
Nos Estados Unidos, a Lei de Portabilidade e Responsabilidade do Seguro de Saúde (HIPAA) estabelece o padrão. Embora o modelo ER em si não implemente segurança, ele deve suportar os mecanismos necessários para a conformidade.
- Trilhas de Auditoria: O esquema deve suportar uma tabela dedicada de registro de auditoria. Essa tabela registra quem acessou quais dados e quando. Ela é vinculada às tabelas de paciente ou provedor por meio de chaves estrangeiras.
- Classificação de Dados: As colunas que contêm PHI devem ser claramente nomeadas e separadas dos dados administrativos gerais para facilitar estratégias de criptografia direcionadas.
- Rastreamento de Consentimento: Inclua uma tabela para gerenciar o consentimento do paciente. Isso vincula um paciente a permissões específicas, como compartilhar dados com um especialista ou usar dados para pesquisa.
GDPR e Soberania de Dados
Se o sistema atende pacientes europeus, a Regulamentação Geral de Proteção de Dados (GDPR) se aplica. Isso exige um design que suporte o ‘Direito de Ser Esquecido’, mantendo a necessidade médica.
- Lógica de Exclusão: O modelo deve distinguir entre exclusão imediata e anonimização. Registros médicos frequentemente exigem retenção por períodos específicos (por exemplo, 10 anos), mesmo após um paciente solicitar a exclusão.
- Portabilidade de Dados: O esquema deve permitir a extração fácil de todos os dados associados a um ID de paciente específico para atender às solicitações de exportação.
🔐 Implementação de Segurança no Esquema
A segurança não é apenas um complemento; é um elemento estrutural. O esquema do banco de dados determina como o acesso é controlado.
Criptografia em Repouso e em Trânsito
Embora o ERD defina as tabelas, ele influencia onde a criptografia é aplicada. Colunas altamente sensíveis, como números de seguro social ou códigos de diagnóstico, devem ser sinalizadas para criptografia. Na fase de design, anote quais campos exigem esse tratamento para garantir que o motor do banco de dados suporte criptografia a nível de coluna.
Segurança a Nível de Linha
Nem todos os usuários devem ver todas as linhas. Um administrador hospitalar precisa ver os dados de faturamento de todos os pacientes, mas uma enfermeira só precisa ver os registros dos pacientes atribuídos a ela. O ERD deve suportar uma tabela de atribuição de usuários que ligue usuários a grupos específicos de pacientes ou departamentos. Isso permite que a camada de aplicação filtre consultas de forma eficiente.
Listas de Controle de Acesso
Defina papéis dentro do design do esquema. Em vez de codificar permissões diretamente, crie um Papéis entidade e uma User_Role tabela de junção. Isso permite atualizações dinâmicas de permissões sem alterar as tabelas principais de dados médicos.
📉 Estratégias de Normalização
A normalização reduz a redundância e melhora a integridade dos dados. Na área da saúde, a Terceira Forma Normal (3FN) é geralmente o objetivo, mas existem exceções com base nas necessidades de relatórios.
Primeira Forma Normal (1FN)
Garanta a atomicidade. Cada célula na tabela deve conter um único valor. Não armazene múltiplos diagnósticos em uma única coluna (por exemplo, “Diabetes, Hipertensão”). Em vez disso, crie uma tabela separada Patient_Diagnosis tabela. Isso permite contagens e filtragens precisas de condições específicas.
Segunda Forma Normal (2FN)
Garanta que todos os atributos não-chave dependam totalmente da chave primária. Se você tiver uma Provider tabela, garanta que a especialidade do provedor não seja duplicada na Encounter tabela. Se um provedor mudar de especialidade, isso deve ser atualizado em um único local.
Terceira Forma Normal (3FN)
Garanta que não haja dependências transitivas. Se Cidade depende de Código Postal, e CEP está na Paciente tabela, mova Cidade para uma Localização tabela. Isso evita inconsistências se o nome de uma cidade mudar ou se um CEP for reatribuído.
Denormalização para desempenho
Embora a normalização seja boa, sistemas de saúde frequentemente exigem painéis de relatórios complexos. Nesses casos, pode ser necessário uma denormalização controlada. Por exemplo, uma Visão_Paciente_Resumovisão pode armazenar dados agregados para acelerar operações de leitura. No entanto, esses dados devem ser recalculados regularmente para evitar informações desatualizadas.
📝 Melhores práticas para manutenção e evolução
Um banco de dados de saúde é um sistema vivo. As necessidades dos pacientes mudam e os códigos médicos evoluem. O diagrama ER deve ser projetado para acomodar o crescimento sem exigir uma reconstrução completa.
- Versionamento: Use colunas de versão para tabelas que rastreiam mudanças ao longo do tempo. Por exemplo, uma
Endereco_Pacientetabela deve rastrear o período de validade (data_inicio, data_fim) em vez de atualizar a linha no local. - Códigos padronizados: Use códigos padrão externos para procedimentos médicos (por exemplo, ICD-10, CPT) e medicamentos (por exemplo, RxNorm). Não armazene texto livre para esses campos. Isso garante interoperabilidade com outros sistemas.
- Documentação: Mantenha um dicionário de dados. Cada coluna deve ter uma descrição clara, tipo de dados e regra de negócios. Isso é vital para a integração de novos desenvolvedores e auditores.
- Estratégia de arquivamento: Planeje a retenção de dados. Projete tabelas ou partições separadas para dados históricos que são acessados com menos frequência. Isso mantém o banco de dados ativo rápido, ao mesmo tempo que preserva registros de conformidade.
📋 Checklist para o projeto do ERD de saúde
Antes de finalizar o esquema, revise a seguinte lista de verificação para garantir que todos os aspectos críticos sejam cobertos.
- Tipos de dados: As datas são armazenadas como datetime com consciência de fuso horário?
- Restrições: As chaves estrangeiras são aplicadas para evitar registros órfãos?
- Privacidade: Os campos de PII são separados das anotações clínicas?
- Auditoria: Existe um mecanismo para rastrear todas as inserções, atualizações e exclusões?
- Escalabilidade: O esquema pode lidar com milhões de registros de pacientes sem degradação de desempenho?
- Interoperabilidade: O esquema suporta os padrões HL7 ou FHIR para troca de dados?
🚀 Considerações de Implementação
Uma vez que o projeto estiver concluído, a fase de implementação exige atenção cuidadosa ao indexamento e à otimização de consultas. Aplicações de saúde são frequentemente intensivas em leitura (provedores procurando registros), mas intensivas em gravação durante admissões e alta.
- Estratégia de Indexação: Indexe chaves estrangeiras e colunas de pesquisa. Por exemplo, indexe o
patient_idna tabelaEncounterpara acelerar os tempos de pesquisa. Indexe olast_nameedobna tabelaPatientpara identificação. - Gerenciamento de Transações: Certifique-se de que operações críticas, como a prescrição de medicamentos, sejam envolvidas em transações. Isso garante que, se uma etapa falhar, toda a ação seja revertida para evitar entrada parcial de dados.
- Backup e Recuperação: O design do esquema deve facilitar a recuperação em um ponto no tempo. Considere particionar as tabelas por data para simplificar as estratégias de backup de dados históricos.
💡 Resumo dos Princípios-Chave de Design
Um ERD de saúde bem-sucedido equilibra eficiência técnica com obrigações legais e éticas. Priorizando a integridade dos dados, implementando controles de acesso rigorosos e seguindo regras de normalização, você cria uma base que apoia o atendimento de alta qualidade aos pacientes.
Lembre-se de que os dados não são estáticos. O esquema deve evoluir junto com as práticas médicas. Revisões regulares do ERD em relação às regulamentações atuais e aos fluxos de trabalho clínicos são essenciais. Um modelo bem projetado reduz o risco de erros, melhora o desempenho do sistema e garante que a confiança do paciente seja mantida por meio de uma gestão rigorosa dos dados.
Concentre-se nas relações. Compreenda o contexto clínico. Construa para conformidade primeiro e desempenho em segundo lugar. Essa abordagem garante um sistema que não é apenas funcional, mas também confiável.











