醫療系統中的資料架構是現代醫療照護的支柱。強健的實體關係圖(ERD)可確保患者資訊在各部門之間安全、準確且高效地流動。在設計醫療資料庫結構時,精確性不僅是技術上的偏好,更是臨床上的必要條件。資料模型中的錯誤可能導致嚴重的誤診、帳單差異或合規違規。本指南詳細說明了建立穩健醫療資料模型的結構需求,著重於資料完整性、安全性以及遵守法規標準。
建立醫療資料庫不僅僅是簡單地儲存姓名和日期。這需要深入理解臨床作業流程、法律責任,以及提供者、治療方案與患者病史之間錯綜複雜的關係。本全面概述探討了醫療ERD設計的關鍵組成部分,確保您的資料基礎架構既能支援營運需求,也能保障患者安全。
🔍 醫療資料建模的基礎
在繪製任何一條線或定義任何關係之前,必須先了解所儲存資料的性質。醫療資料因其敏感性以及使用上受到嚴格法規的規範而獨具特色。與電商或社交媒體資料庫不同,醫療ERD必須將資料隱私與可稽核性優先於純粹的交易速度。
醫療資料的關鍵特徵包括:
- 高度敏感性: 資料通常包含受保護的健康資訊(PHI),需進行加密並實施嚴格的存取控制。
- 錯綜複雜的關係: 單一患者在其一生中可能擁有多位提供者、多種治療方式以及多個保險計畫。
- 時間變異性: 患者狀況會改變。歷史資料必須被保存,且不得污染現行記錄。
- 法規限制: 模型必須支援符合美國的HIPAA法規或歐洲的GDPR法規。
🧩 核心實體與屬性
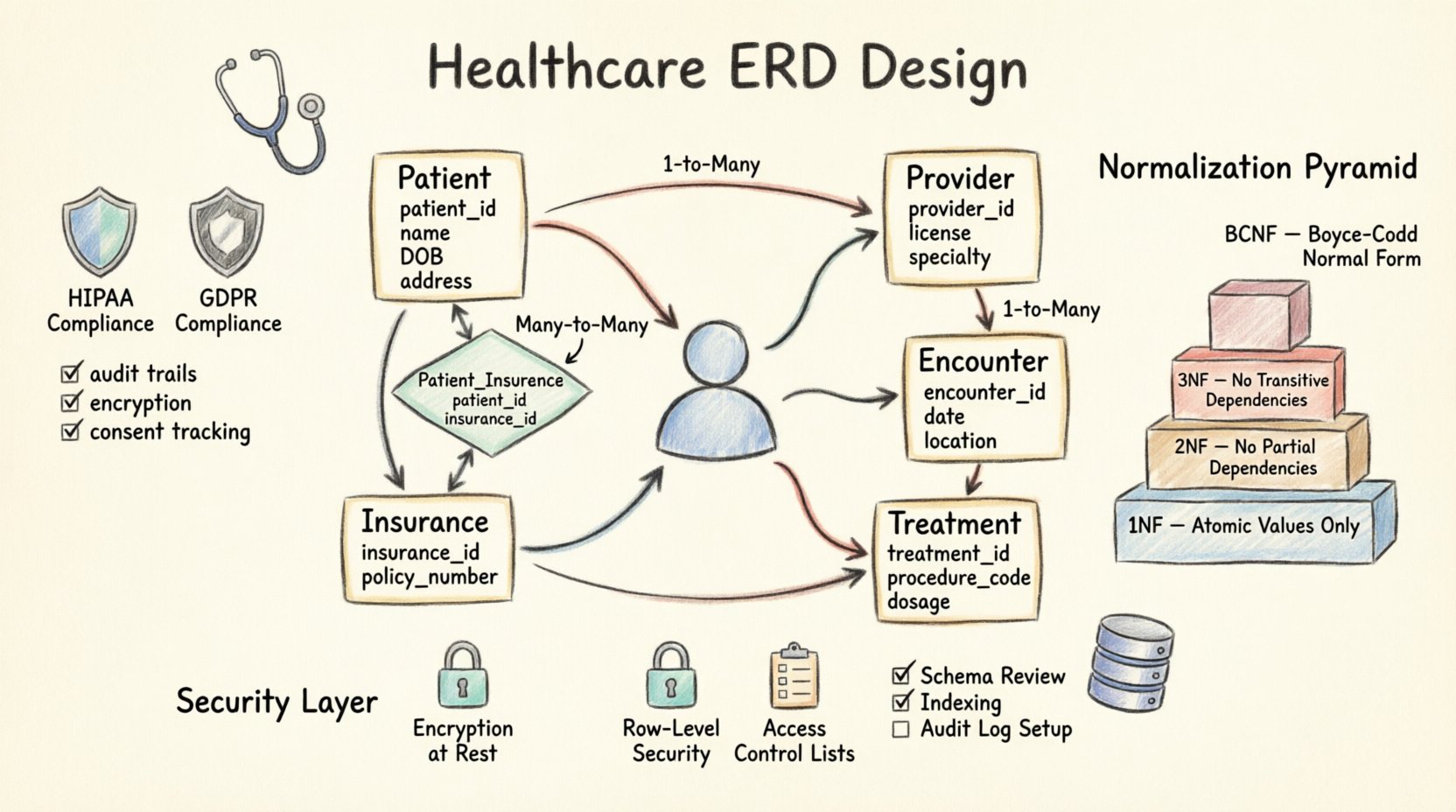
任何醫療ERD的核心在於其實體。這些代表系統中的具體或概念性物件。以下是標準患者管理系統所需的主要實體分解。
| 實體名稱 | 主要鍵 | 關鍵屬性 | 合規考量 |
|---|---|---|---|
| 患者 | patient_id | 全名、出生日期、地址、性別、緊急聯絡人 | 個人識別資訊保護、同意管理 |
| 提供者 | provider_id | 執照編號、專長、聯絡資訊、NPI | 資格驗證、稽核紀錄 |
| 就診 | encounter_id | 日期、時間、地點、類型、就診原因 | 時間戳記、存取記錄 |
| 治療 | 治療識別碼 | 程序代碼、劑量、開始日期、結束日期 | 精準度、藥物病史 |
| 保險 | 保險識別碼 | 提供者名稱、保單號碼、保障類型 | 財務隱私、帳單準確性 |
1. 患者實體
這是資料庫的中心節點。其他所有實體通常都與患者記錄相關聯。患者識別碼應使用代理鍵(任意的唯一識別碼),而非直接使用社會安全號碼或國家健康識別碼。此做法可降低資料結構外洩時個人識別資訊暴露的風險。
此實體中的屬性必須加以分類。人口統計資料(姓名、地址)屬於個人識別資訊(PII)。臨床資料(診斷、實驗室檢驗結果)屬於健康個人識別資訊(PHI)。雖然兩者皆具敏感性,但存取規則可能略有不同。例如,行政人員可能需要人口統計資料,但不需要臨床筆記。
2. 提供者實體
提供者包括醫師、護士和專科醫師。每位提供者都需要一個獨特的識別碼以建立責任歸屬。資料結構應將提供者與其專長及資格連結。這可支援依部門或單一醫療人員進行照護品質的過濾與報告。
3. 互動實體
一次互動代表患者與醫療系統之間的特定互動。它是患者與治療之間的橋樑。單一患者一生中可能有數百次互動。此實體應儲存就診的背景資訊,例如所訪問的部門及主要訴求。
🔗 關係與基數
定義實體之間如何連結,是ERD設計中最關鍵的步驟。錯誤的基數可能導致資料重複或孤兒記錄。在醫療領域,關係通常為多對多,需要使用聯結表格來解決。
一對多關係
最常見的模式是單一患者擁有許多互動。這是一種標準的一對多關係。互動表格包含一個外鍵,指向患者表格。這確保即使患者記錄被歸檔,歷史互動仍能保持連結。
多對多關係
考慮一位提供者治療許多患者,而一位患者會看多位提供者的情況。這是一種多對多關係。直接連結這些表格會造成歧義。因此,應使用聯結表格(通常命名為提供者-患者指派) 是必需的。此表格連結兩個主要索引,並可儲存額外的屬性,例如關係建立的日期或提供者的角色(例如:主要照顧醫師與專科醫師之差異)。
參考完整性
參考完整性確保關係保持有效。若提供者離開組織,其記錄不應立即刪除。相反地,應使用狀態旗標(例如:is_active) 應被使用。這可保留歷史資料以供審計與法律用途,同時不會破壞就診記錄表中的連結。
- 級聯刪除: 通常不建議用於核心實體,例如
病患或提供者. - 軟刪除: 優先選擇。將記錄標記為非活躍狀態,但保留資料。
- 空值處理: 確保外鍵不能為空,除非關係確實為可選。
🛡️ 合規性與法規標準
在設計資料庫時若未考慮合規性,將構成法律責任。ERD 必須建構以支援規範醫療資料的法律框架。這需要特定的設計決策,以促進審計、同意管理與資料最小化。
HIPAA 與資料安全
在美国,健康保險流動性與責任法案(HIPAA)設定了標準。雖然ERD本身不執行安全措施,但必須支援合規所需的機制。
- 審計追蹤: 資料結構應支援專用的審計日誌表格。此表格記錄誰何時存取了哪些資料。它透過外鍵與病患或提供者表格連結。
- 資料分類: 包含個人健康資訊(PHI)的欄位應明確命名,並與一般行政資料分離,以利執行針對性的加密策略。
- 同意追蹤: 包含一個表格以管理病患同意。此表格將病患與特定權限連結,例如與專科醫師分享資料,或將資料用於研究。
GDPR 與資料主權
若系統服務歐洲病患,則適用一般資料保護規範(GDPR)。這要求設計需支援「被遺忘的權利」,同時維持醫療必要性。
- 刪除邏輯: 該模型必須區分立即刪除與匿名化。醫療記錄通常即使病患要求刪除,仍需保留特定期間(例如10年)。
- 資料可攜性: 該資料結構應能輕鬆提取與特定病患ID相關的所有資料,以滿足匯出請求。
🔐 資料結構中的安全措施實作
安全不僅是附加功能;它是一項結構性要素。資料庫結構決定了存取控制的方式。
靜態與傳輸中加密
雖然ERD定義了資料表,但它影響加密的應用位置。高度敏感的欄位,例如社會安全號碼或診斷代碼,應標示為需加密。在設計階段,應記下哪些欄位需要此處理,以確保資料庫引擎支援欄位層級加密。
資料列層級安全
並非所有使用者都應看見所有資料列。醫院管理員需要查看所有病患的帳單資料,但護士僅需查看指派病患的紀錄。ERD應支援使用者指派資料表,將使用者與特定病患群組或部門連結。這使得應用層能有效過濾查詢。
存取控制清單
在資料結構設計中定義角色。避免硬編碼權限,而是建立一個角色實體與一個使用者角色關聯資料表。這允許動態更新權限,而無需修改核心醫療資料表。
📉 正規化策略
正規化可減少重複並提升資料完整性。在醫療領域,通常以第三正規化形式(3NF)為目標,但根據報表需求,也有例外情況。
第一正規化形式(1NF)
確保原子性。資料表中的每個單元格應僅包含單一值。不要將多個診斷結果儲存在同一欄位中(例如「糖尿病、高血壓」)。應建立一個獨立的病患診斷資料表。這能準確計算與過濾特定病情。
第二正規化形式(2NF)
確保所有非鍵屬性均完全依賴於主鍵。如果你有一個提供者資料表,請確保提供者的專長不會在就診資料表中重複儲存。若提供者更換專長,應僅在一個地方更新。
第三正規化形式(3NF)
確保無傳遞依賴。如果城市依賴於郵遞區號,以及郵遞區號位於病患資料表中,將城市移至位置資料表。這可防止城市名稱變更或郵遞區號重新分配時產生不一致的情況。
為提升效能而進行反規範化
雖然規範化是良好的做法,但醫療系統通常需要複雜的報表儀表板。在這些情況下,可能需要進行受控的反規範化。例如,一個病患摘要檢視可能會儲存聚合資料,以加快讀取作業。然而,這些資料必須定期重新計算,以避免資訊過時。
📝 維護與演進的最佳實務
醫療資料庫是一個持續演進的系統。病患需求會改變,醫療代碼也會演變。ERD 必須設計成能容納成長,而無需完全重構。
- 版本控制:對於需要追蹤時間變化的資料表,請使用版本欄位。例如,一個
病患地址資料表應追蹤有效期間(開始日期、結束日期),而非直接更新資料列。 - 標準化代碼:對於醫療程序(例如 ICD-10、CPT)和藥物(例如 RxNorm),請使用外部標準代碼。這些欄位不要儲存自由文字,以確保與其他系統的互操作性。
- 文件記錄:維護資料字典。每個欄位都應有明確的描述、資料類型和業務規則。這對於新開發人員和審計人員的上手至關重要。
- 資料歸檔策略:規劃資料保留策略。為存取頻率較低的歷史資料設計獨立的資料表或分割區。如此可在保持活躍資料庫快速運作的同時,保留合規性記錄。
📋 醫療 ERD 設計檢查清單
在最終確定資料結構之前,請檢閱以下檢查清單,以確保所有關鍵面向都已涵蓋。
- 資料類型:日期是否以帶有時區意識的 datetime 格式儲存?
- 約束條件: 外键是否被强制执行以防止孤立记录?
- 隱私: PII 字段是否與臨床記錄分離?
- 審計: 是否有機制可追蹤每一次的插入、更新和刪除?
- 可擴展性: 資料結構能否在不導致性能下降的情況下處理數百萬名患者的記錄?
- 互操作性: 資料結構是否支援 HL7 或 FHIR 標準以進行資料交換?
🚀 實施考量
設計完成後,實施階段需要仔細關注索引和查詢優化。醫療保健應用程式通常以讀取為主(提供者查詢記錄),但在入院和出院期間則以寫入為主。
- 索引策略: 索引外鍵和搜尋欄位。例如,在
patient_id表中索引Encounter表以加快查詢時間。在last_name和dob表中索引Patient表以進行識別。 - 事務管理: 確保關鍵操作(例如開立藥物處方)被包裝在事務中。這可確保若其中一步失敗,整個操作將被回滾,以防止部分資料輸入。
- 備份與恢復: 資料結構設計應支援時點恢復。考慮按日期分割資料表,以簡化歷史資料的備份策略。
💡 關鍵設計原則總結
成功的醫療保健實體關係圖(ERD)需在技術效率與法律及道德責任之間取得平衡。透過優先考慮資料完整性、實施嚴格的存取控制並遵守規範化規則,您將建立支援高品質患者照護的基礎。
請記住,資料並非靜態的。資料結構必須隨著醫療實務的演進而發展。定期根據當前法規與臨床工作流程審查ERD至關重要。設計良好的模型可降低錯誤風險,提升系統效能,並透過嚴謹的資料管理維持患者信任。
專注於關係。理解臨床背景。首先著眼於合規性,其次才是性能。這種方法確保系統不僅具備功能性,而且值得信賴。











